Что показывает КТ при фиброзе легких
Главная статьи КТ-диагностика при фиброзе легкихФиброз — это разрастание соединительной ткани с появлением рубцов из-за нарушения механизмов заживления раневой поверхности.
Когда заживление протекает неправильно, могут возникать рубцовые изменения, приводящие к тому, что орган не может функционировать в полном объеме.
Соответственно, фиброз легких представляет собой рубцовые изменения ткани легких. Количество клеток, способных насыщать кровь кислородом, уменьшается. Следовательно, снижается дыхательная эффективность — развивается дыхательная недостаточность, приводящая к интоксикации, сначала при нагрузке, при усугублении течения заболевания — в покое, а далее — даже во сне. Рубцовая ткань в легких не только обладает пониженными функциональными свойствами, но и служит прекрасной средой для развития присоединенных инфекций, например, таких как бактериальная (пневмококковая или стафилококковая) пневмония.
Фиброз легких — это исход воспаления тканей во время интерстициального (то есть с поражением межклеточной соединительной ткани) заболевания легких. К причинам развития подобного заболевания могут относиться травмы легких, высокая загрязненность окружающей среды, курение, вдыхание наркотических веществ, плесени, органической, асбестовой, кварцевой и угольной пыли, инфекционные, аутоиммунные, вирусные заболевания и их осложнения — бронхит, туберкулез, пневмония, COVID-19 и многое другое.
Еще недавно синонимом самих интерстициальных заболеваний был пневмофиброз, но, к счастью, было установлено, что не все варианты таких заболеваний легких являются фиброзирующими.
Самый сложный и практически не поддающийся лечению — первичный, или идиопатический фиброз легких — быстро прогрессирующее фиброзирующее заболевание легких, причина которого неизвестна.
Симптомы фиброза легких
Легочный фиброз характеризуется симптомами одышки и сухого кашля (редко продуктивного — с мокротой) при физической нагрузке, непрекращающейся болью в области грудной клетки, быстрой утомляемостью на фоне затрудненного дыхания, похудением без изменения диеты.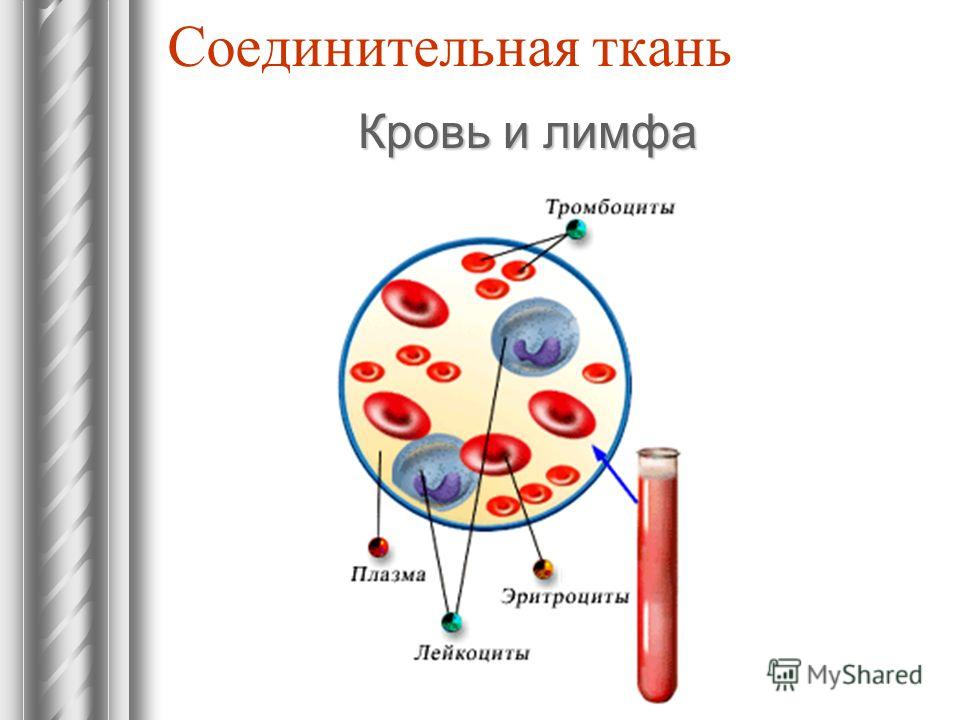
Фиброз может развиваться как в одном легком, так и в двух одновременно. Также возможны очаговая и тотальная формы фиброза. При тотальной форме зачастую требуется оперативное вмешательство, так как поражена большая часть легких. При очаговой форме изменения носят локальный характер.
КТ-диагностика фиброза легких
Золотой стандарт диагностики фиброза легких — компьютерная томография высокого разрешения. КТ-диагностика легочного фиброза позволяет достоверно выявить степень поражения легких, определить локализацию рубцовой ткани. Этот метод диагностики признан одним из самых чувствительных неинвазивных методов выявления легочного фиброза. Так, проведенные сравнительные исследования уже в 1990 году показали, что фиброз легких с помощью компьютерной томографии в режиме высокого разрешения (КТВР) был обнаружен в 91% случаев и только в 39% — с использованием рентгенографии органов грудной клетки.
При наличии фиброза легких в серьезной стадии на КТ виден паттерн (термин, принятый для обозначения патологических признаков в медицине) так называемого «сотового» легкого — это состояние видно на сканах как однотипные, расположенные в несколько рядов кисты, содержащие воздух, в пораженных частях одного или обоих легких. На ранних стадиях легочного фиброза подобная картина не наблюдается, поэтому потребовался поиск признаков на КТ, позволяющих выявить болезнь в ее начале. Одним из таких признаков оказалось наличие на снимках картины «матового стекла» — очагов незначительного уплотнения легочной ткани. Также специфические признаки фиброза у пациента можно обнаружить при проведении КТ легких с функциональными пробами. Так, один из признаков — субплевральное усиление периферического легочного интерстиция — ранее считался признаком отсутствия патологии. Подобные изменения практически невозможно отследить при помощи других методов аппаратной диагностики.
На данный момент точность методов КТ-диагностики растет благодаря введению новых протоколов исследований и тщательного изучения результатов многочисленных исследований. При этом ведущая роль в диагностическом процессе отводится врачу-рентгенологу, который трактует видимые изменения как легочный фиброз или его отсутствие. Поиск ранних лучевых признаков фиброзирующей болезни легких — ключевой момент для своевременного назначения противофибротической терапии.
При этом ведущая роль в диагностическом процессе отводится врачу-рентгенологу, который трактует видимые изменения как легочный фиброз или его отсутствие. Поиск ранних лучевых признаков фиброзирующей болезни легких — ключевой момент для своевременного назначения противофибротической терапии.
Также именно мультисрезовая КТ при поставленном диагнозе используется для оценки скорости прогрессирования заболевания, выявления благоприятного и неблагоприятного типов фиброзных изменений, успеха лечения и правильности подбора терапевтический препаратов.
Здоровые вены во время беременности
Нагрузка на вены при беременности
Многие женщины жалуются на тяжесть, усталость, отечность ног во время беременности. Причиной являются изменения гормонального фона, которые приводят к тому, что стенки сосудов становятся более растяжимыми. Это усугубляется увеличением объема крови в организме — примерно на 20 процентов даже на очень ранних сроках беременности.
Многие женщины не знают, что во время беременности нагрузка на вены значительно возрастает. Это связано с увеличением веса, гормональными изменениями, увеличением объема крови в организме и давлением ребенка на область малого таза, где расположены крупные вены.
Начальные симптомы проблем с венами
Прибавка в весе также увеличивает нагрузку на вены ног. Из-за этого венозный кровоток от лодыжек по направлению к сердцу замедляется. Растяжение стенок вен также приводит к тому, что венозные клапаны перестают правильно закрываться, и тогда кровь может течь в обратном направлении. Кровь накапливается в венах, что проявляется в виде покалывания, зуда и болей в ногах. Более того, скопившаяся кровь вызывает проникновение жидкости в окружающие ткани, что приводит к отекам, особенно выраженным в области лодыжек. В результате этого может развиваться варикозное расширение вен. Необходимо регулярно проходить осмотры у врача, чтобы вовремя обнаружить его и принять меры.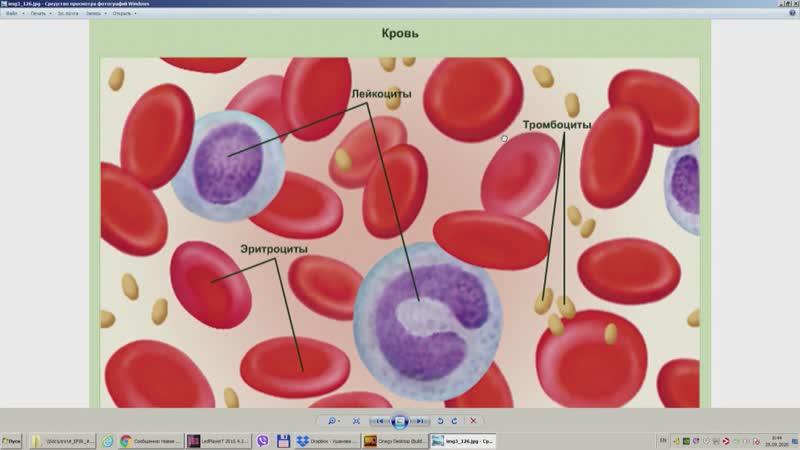
Приблизительно у половины всех женщин развивается варикозное расширение вен при первой беременности, и еще больше женщин страдают от этого при второй беременности.
Риск тромбоза также возрастает в три-пять раз по сравнению с не беременными женщинами. Фактически, этот риск даже продолжает увеличиваться вплоть до шести недель после родов, особенно после кесарева сечения или после серьезной кровопотери.
Физические упражнения и спорт: как уменьшить нагрузку на вены при беременности
Вы можете поддержать работу вен физическими упражнениями и спортом, такими как предродовые упражнения, ходьба, плавание и езда на велосипеде. Транспортировка венозной крови обратно к сердцу в основном стимулируется действиями мышц ног, так называемой мышечно-венозной помпой. Холодная вода заставляет сосуды сокращаться и способствует лучшему транспорту крови. Для этого идеально подойдет вода в ванне Кнайпа или холодный душ.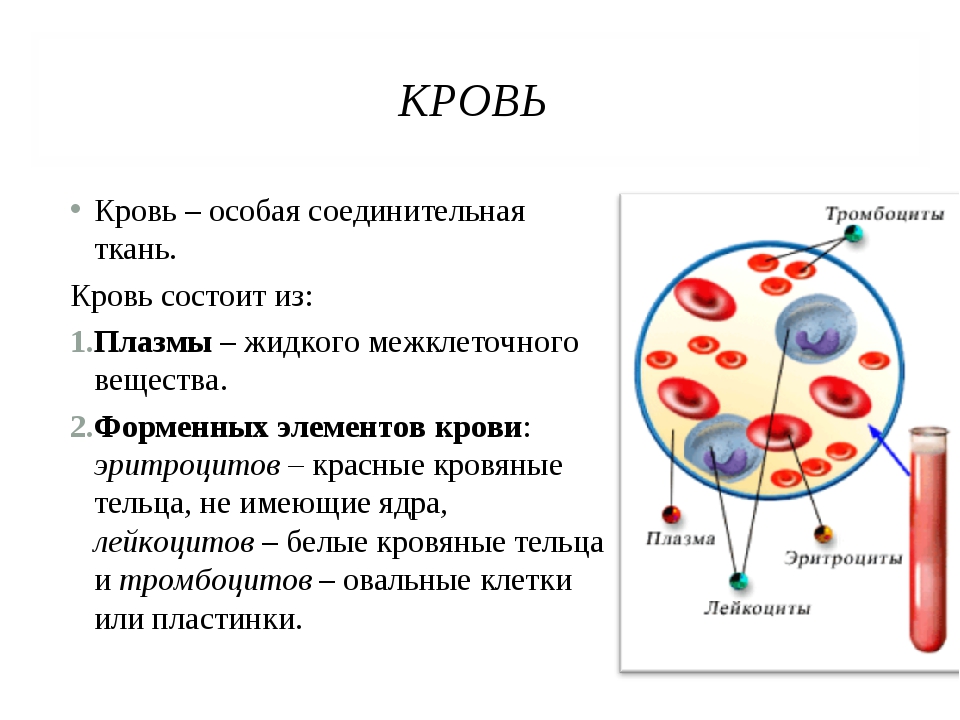
Советы для повседневной жизни
- Избегайте сидения или стояния в течение длительного времени
- При боли в ногах и отеках лежите, приподняв ноги с помощью подушки
- Пейте достаточно воды
- Не носите обувь на высоком каблуке
- Укрепляйте вены с помощью специальных упражнений
- Носите компрессионный трикотаж, он поддерживает стенки вен
Эта дополнительная нагрузка на вены может вызвать развитие варикозной болезни даже у женщин, которые раньше никогда с ней не сталкивались.
Предотвращение варикозной болезни с помощью компрессионного трикотажа
Компрессионный трикотаж поможет сохранить красоту и здоровье ног. Лечебные чулки и колготки внешне не отличаются от обычных, и подойдут к любой одежде. Кроме того, производители предлагают огромный выбор цветов и моделей компрессионного трикотажа.
Лечебные чулки и колготки внешне не отличаются от обычных, и подойдут к любой одежде. Кроме того, производители предлагают огромный выбор цветов и моделей компрессионного трикотажа.
Для профилактики заболеваний вен достаточно трикотажа 1 класса компрессии. Трикотаж 2 класса назначается врачом и используется при выраженных признаках варикоза или сильной отечности, вызванной проблемами с венами. Чулки следует носить с третьего месяца беременности до двух месяцев после родов или до конца грудного вскармливания.
Также профилактика тромбоза при необходимости осуществляется в больницах или роддомах. Она включает в себя ношение компрессионного трикотажа (чулок для профилактики тромбоза), упражнений и, возможно, приема антикоагулянтных препаратов.
Если вы планируете роды на дому или амбулаторное наблюдение, вам следует своевременно проконсультироваться с врачом о возможных мерах предосторожности.
Велика вероятность, что эти симптомы в дальнейшем не повторятся. Но если ноги регулярно отекают, необходимо проконсультироваться с врачом и выяснить, не является ли это признаком какой-либо серьезной проблемы.
Велика вероятность, что эти симптомы в дальнейшем не повторятся. Но если ноги регулярно отекают, необходимо проконсультироваться с врачом и выяснить, не является ли это признаком какой-либо серьезной проблемы.
Растяжки
У многих беременных быстрое увеличение веса сказывается и на состоянии кожи. Если соединительная ткань слабая, появляются растяжки, так называемые «рубцы беременности». Они часто бывают на ногах, а также на животе и талии. Массаж сухой щеткой или «щипковый» массаж со специальными маслами может помочь предотвратить их. Использование компрессионного трикотажа также может противодействовать увеличению растяжек.
Отеки ног
Почти у каждой беременной женщины как минимум иногда отекают лодыжки, ступни или ноги полностью. Отеки могут быть предупреждением о начале венозных расстройств. Лучше всегда консультироваться со своим врачом.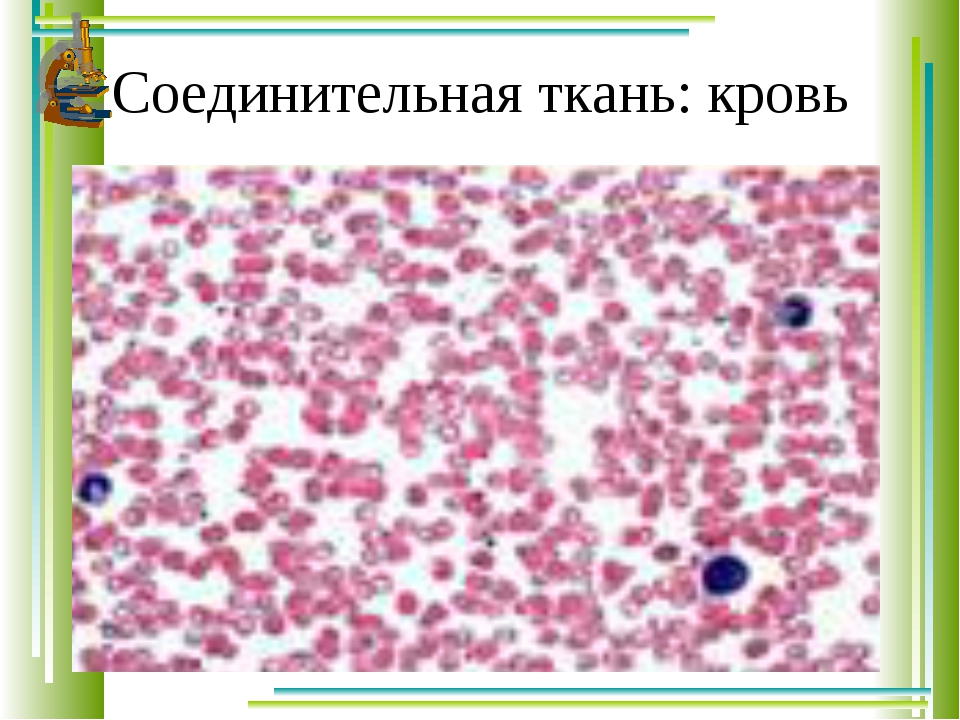 При необходимости он / она может назначить медицинский компрессионный трикотаж.
При необходимости он / она может назначить медицинский компрессионный трикотаж.
Варикозное расширение вен и сосудистые звездочки
У многих беременных женщин может развиться варикозное расширение вен. Если оно исчезнет после родов, тогда это «варикозное расширение вен беременных». Однако, оно не всегда исчезает.
Если у женщины слабая соединительная ткань или избыточный вес, во время беременности у нее может появиться варикозное расширение вен. Компрессионные чулки помогают минимизировать риск этого заболевания.
Беременность и тромбоз
Как правило, беременные женщины подвержены серьезному риску развития тромбоза. Этот риск даже увеличивается в течение периода до шести недель после рождения ребенка. Тромбоз возникает, когда сгусток крови блокирует вены. Это вызывает застой крови и может привести к серьезным последствиям.
Делая гимнастику, занимаясь физическими упражнениями и надевая компрессионные чулки, вы можете противостоять риску возникновения тромбоза. После консультации с врачом и соответствующих анализов можно также принимать антикоагулянтные препараты.
После консультации с врачом и соответствующих анализов можно также принимать антикоагулянтные препараты.
Преэклампсия (поздний токсикоз беременных)
Отеки ног также могут быть признаком преэклампсии. Обязательно проконсультируйтесь с врачом, если заметите это.
Компрессионный трикотаж от medi
Тело человека
Как работают вены?
Вены
100 часов школьной биологии.
 Анатомия и физиология человека
Анатомия и физиология человека
Список всех тем лекций
Вступительное слово к курсу «Сто часов школьной биологии».
Лекция 1. Ткани.
Понятие ткани
Эпителиальные ткани
Соединительные ткани
Мышечные ткани
Нервная ткань
Органы и системы органов
Лекция 2. Скелет.
Скелет
Костная ткань
Соединение костей
Состав скелета
Череп
Позвоночник
Грудная клетка
Рука
Нога
Особенности скелета человека, связанные с прямохождением
Лекция 3. Мышцы и движения.
Мышцы и движения.
Мышечная система
Строение мышцы
Мышцы головы
Мышцы шеи
Мышцы спины
Плечевой пояс
Мышцы ноги
Управление мышцей
Основные типы движения
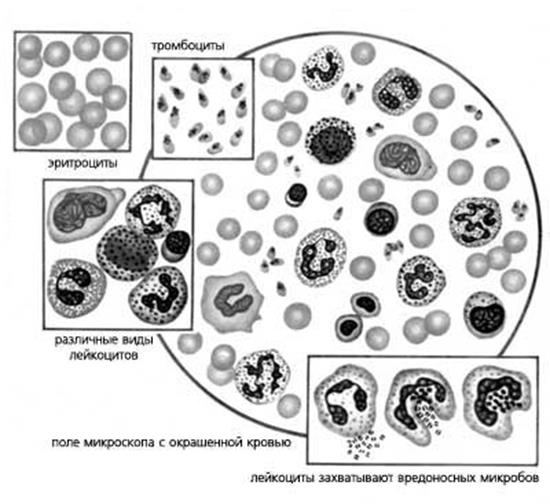
Лекция 4. Кровь: плазма, эритроциты, тромбоциты.
Внутренняя среда организма человека
Кровь и её главные функции
Состав крови
Клетки крови
Функции крови
Эритроциты
Тромбоциты и их функции
Рисунок к теме «Ткани»
Рисунок к теме «Скелет»
Рисунок к теме «Мышцы и движения»
Рисунок к теме «Кровь: плазма, эритроциты, тромбоциты»
Лекция 5. Иммунная система.
Иммунная система.
Иммунитет
Врождённый иммунитет
Приобретённый иммунитет
Естественный и искусственный иммунитет
Основные типы вакцин
Проблемы иммунной системы
Рисунок к теме «Иммунная система»
Лекция 6. Сердце.
Сердце
Сердце как насос
Электрические процессы в сердце
Регуляция сердечной деятельности
Лекция 7. Сосуды.
Строение сосудов
Артерии
Круги кровообращения
Кровяное давление
Скорость кровотока
Капилляры
Регуляция тонуса сосудов
Лимфатическая система
Лекция 8. Дыхание.
Дыхание.
Дыхание (определение)
Дыхательная система
Механизм дыхательных движений
Дыхательные объёмы
Дыхательный центр
Рисунок к теме «Сосуды»
Рисунок к теме «Дыхание»
Лекция 9. Пищеварение, ЖКТ.
Пищеварение
Пищеварительная система
Зубы
Слюнные железы
Дыхание и глотание
Желудок
Тонкий кишечник
Поджелудочная железа и печень
Толстый кишечник
Система контроля работы ЖКТ
Лекция 10. Питание и обмен веществ.
Питание и обмен веществ.
Компоненты пищи
Макронутриенты неорганические
Макронутриенты органические
Проблемы обмена аминокислот
Микронутриенты
Энергопотребление организма
Рисунок к теме «Пищеварение, ЖКТ»
Лекция 11. Почки, выделение.
Выделение (понятие)
Почки
Нефрон
Фильтрация
Реабсорбция
Нервная регуляция мочевыделительной системы
Функции почек
Мочевой пузырь
Камни в почках
Лекция 12. Кожа, терморегуляция.
Кожа, терморегуляция.
Кожа (определение)
Структура кожи
Эпидермис
Дерма
Кожные рецепторы
Функции кожи
Терморегуляция и гипоталамус
Рисунок к теме №11
Рисунок к теме №12
Лекция 13. Эндокринная система. Часть 1.
Железы внутренней секреции
Гормоны
Гипофиз и гипоталамус
Щитовидная железа
Соматотропный гормон
Надпочечники
Половые гормоны
Лекция 14. Эндокринная система. Часть 2.
Часть 2.
Железы внутренней секреции (повторение материала предыдущей лекции)
Гормоны гипофиза
Пролактин
Окситоцин
Вазопрессин и гормоны, связанные с работой почек
Эпифиз
Поджелудочная железа
Гормоны ЖКТ
Лекция 15. Половая система, размножение.
Мужская половая система
Женская половая система
Цикл созревания яйцеклетки
Яйцеклетка
Процесс оплодотворения
Развитие эмбриона
Стадии родов
Либидо
Инфекции, передаваемые половым путём
Лекция 16.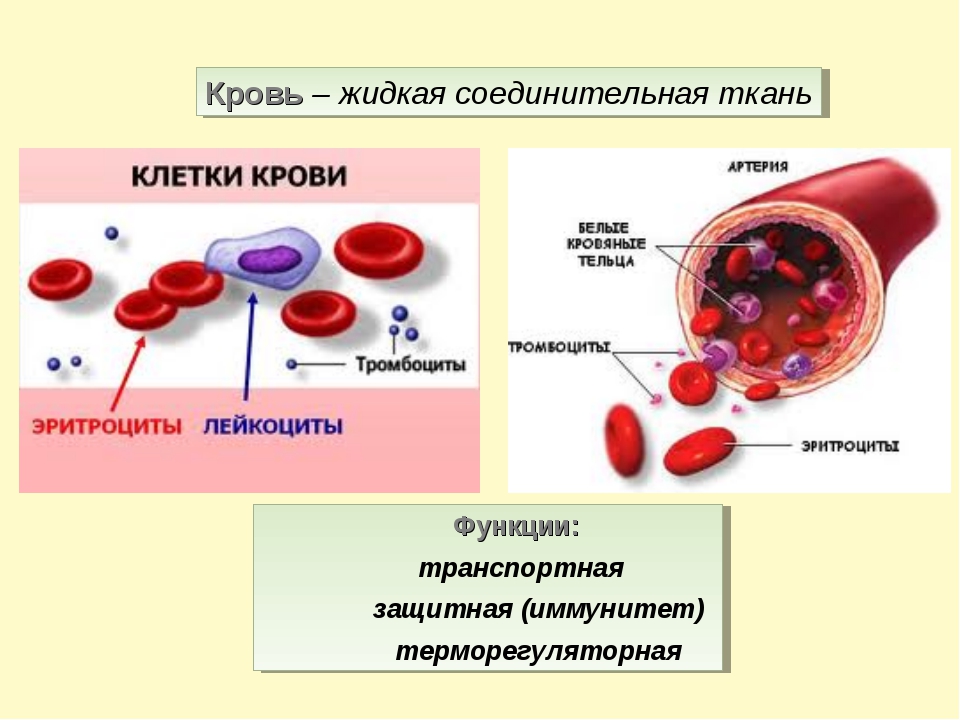 ЦНС, спинной мозг.
ЦНС, спинной мозг.
Нервная система (понятие)
Развитие нервной системы
Развитие головного мозга
Оболочки мозга
Спинной мозг
Серое вещество спинного мозга
Работа спинного мозга
Рисунок к теме «Половая система, размножение»
Рисунок к теме «ЦНС, спинной мозг»
Лекция 17. Вегетативная нервная система.
Классификация нервной системы
Симпатическая и парасимпатическая нервная система
Распределение нейронов, связанных с управлением внутренними органами, в спинном мозге
Химические вещества, которые передают сигналы в симпатической и парасимпатической нервной системе
Влияние симпатической и парасимпатической нервной системы на внутренние органы
Черепные нервы
Лекция 18. Ствол головного мозга.
Ствол головного мозга.
Строение головного мозга
Продолговатый мозг и мост
Функции продолговатого мозга и моста
Средний мозг
Промежуточный мозг
Рисунок к теме «Вегетативная нервная система»
Рисунок к теме «Ствол головного мозга»
Лекция 19. Большие полушария и мозжечок.
Строение больших полушарий
Белое вещество
Базальные ганглии
Кора больших полушарий
Функции коры больших полушарий
Филогенетические особенности коры больших полушарий
Мозжечок
Лекция 20.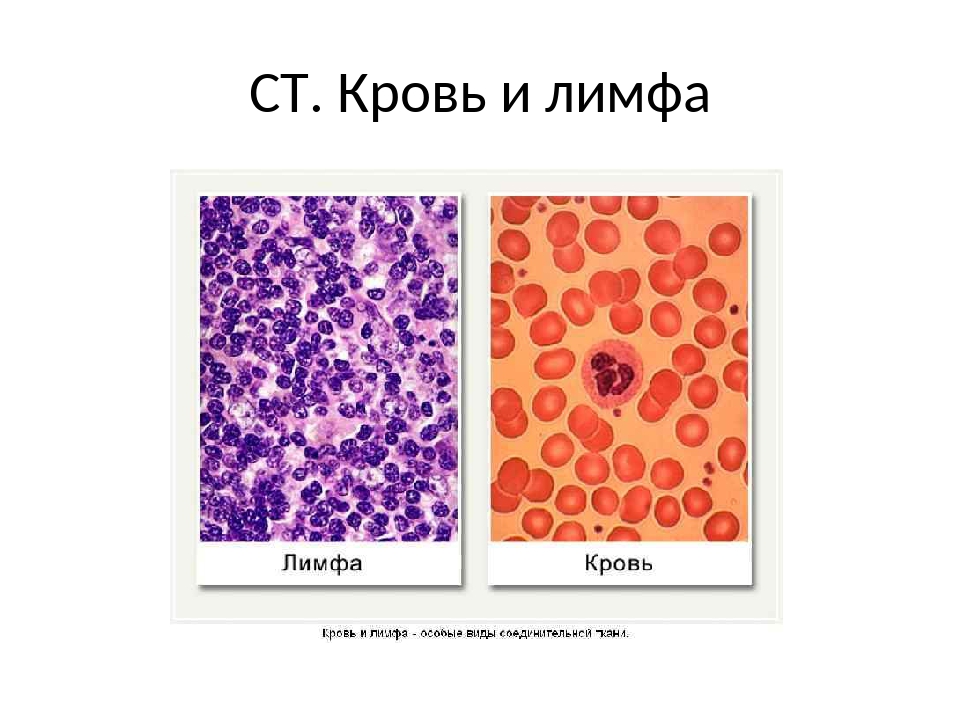 Зрительная чувствительность.
Зрительная чувствительность.
Сенсорная система
Строение глаза
Хрусталик
Сетчатка
Зрительный нерв и зрительные центры головного мозга
Рисунок к теме «Большие полушария и мозжечок»
Рисунок к теме «Зрительная чувствительность»
Лекция 21. Вестибулярная и слуховая чувствительность.
Внутреннее ухо
Вестибулярная система
Слуховая система
Лекция 22. Вкусовая и обонятельная системы.
Вкусовая и обонятельная системы (общая информация)
Язык
Обоняние
Рисунок к теме «Вестибулярная и слуховая чувствительность»
Рисунок к теме «Вкусовая и обонятельная системы»
Лекция 23. Чувствительность тела: кожная, болевая, мышечная, внутренняя.
Чувствительность тела: кожная, болевая, мышечная, внутренняя.
Сенсорные системы
Кожная чувствительность
Болевая чувствительность
Мышечная чувствительность
Внутренняя чувствительность
Лекция 24. Обучение и память.
Физиологические основы психической деятельности
Психическое слюноотделение
Биологический смысл приобретённых рефлексов
Разнообразие типов памяти
Кратковременная память
Импринтинг
Ассоциативное обучение
Память и основные правила обучения
Рисунок к теме «Чувствительность тела: кожная, болевая, мышечная, внутренняя»
Рисунок к теме «Обучение и память»
Лекция 25. Потребности и эмоции.
Потребности и эмоции.
Потребности
Классификация потребностей
Витальные потребности
Зоосоциальные потребности
Потребности саморазвития
Центры исследовательского поведения
Центры биологических потребностей
Роль эмоций
Лекция 26. Безусловное и условное торможение, темпераменты.
Торможение
Запредельное торможение
Внешнее торможение
Условное торможение
Угасательное торможение
Условный тормоз
Дифференцировочное торможение
Запаздывательное торможение
Типы высшей нервной деятельности
Рисунок к теме «Потребности и эмоции»
Рисунок к теме «Безусловное и условное торможение, темпераменты»
Лекция 27. Сон и бодрствование.
Сон и бодрствование.
Основные функциональные блоки мозга
Рекомендации по продолжительности сна и о том, как нужно засыпать
Суточный ритм
Супрахиазматическое ядро
Фазы сна
Центры бодрствования
Медленноволновой сон
Парадоксальный сон
Центры сна и бодрствования
Методики оценки состояния головного мозга (МРТ; метод оптогенетики)
Рисунок к теме «Сон и бодрствование»
Лекция 28. Мышление и принятие решений.
Мышление
Принятие решений
Сознание
Рисунок к теме «Мышление и принятие решений»
Лимфостаз верхних и нижних конечностей — лечение в домашних условиях
Тысячи тонких незаметных сосудов несут в себе прозрачную, богатую белками жидкость – лимфу, которая играет большую роль в обменных процессах. Но иногда, при наличии различных патологий организма, включая и механические повреждения, возникают препятствия на пути продвижения лимфатической жидкости, что приводит к ее застою.
Но иногда, при наличии различных патологий организма, включая и механические повреждения, возникают препятствия на пути продвижения лимфатической жидкости, что приводит к ее застою.
Что такое лимфостаз?
Состояние организма, при котором нарушается естественная циркуляция лимфы, называют лимфостазом (лимфедемой). Это общее понятие о системных заболеваниях, оно объединяет в себе ряд заболеваний организма, связанных с лимфатической системой человека.
Лимфостаз нижних конечностей – это лимфатический отек нижних конечностей, вызванный нарушением оттока и застоем лимфы в тканях. Внешне проявляется выраженной отечностью и увеличением объема нижних конечностей. Болезнь может быть как врожденной, так и приобретенной. Пока медицина не может полностью излечить лимфостаз, но вполне может сгладить симптоматику, приостановить его развитие и повысить качество жизни.
Причины возникновения лимфостаза
Рассмотрим причины возникновения и лечение лимфостаза нижних конечностей, так как они взаимосвязаны.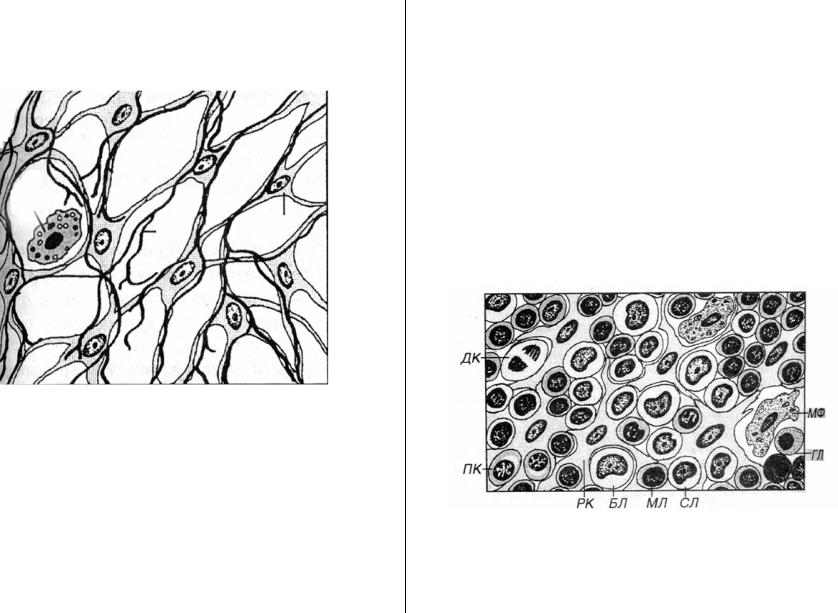 Для начала необходимо дифференцировать заболевание на первичное и вторичное. Первичное заболевание – это врожденные генетические аномалии лимфосистемы: малый диаметр сосудов, их недоразвитость и другие генетические отклонения. При врожденном типе симптоматика может проявиться уже в детском периоде. В негативные изменения могут быть вовлечены как одна, так и обе ноги.
Для начала необходимо дифференцировать заболевание на первичное и вторичное. Первичное заболевание – это врожденные генетические аномалии лимфосистемы: малый диаметр сосудов, их недоразвитость и другие генетические отклонения. При врожденном типе симптоматика может проявиться уже в детском периоде. В негативные изменения могут быть вовлечены как одна, так и обе ноги.
Вторичное заболевание вызвано воздействием негативных факторов на человека в процессе жизни, это могу быть:
- Травматические повреждения: порезы, переломы, вывихи.
- Рубцовые образования от ожогов.
- Сердечно-сосудистые и почечные заболевания.
- Новообразования и хирургические вмешательства.
- Длительное пребывание в неподвижном положении.
Следует отметить, что в большинстве случаев, вторичный лимфостаз поражает только одну конечность. Ссылаясь на статистику, можно утверждать, что чаще всего этим заболеванием страдают женщины, поражаются в основном ноги. Какими бы не были причины болезни, механизм возникновения един, и он сводится к застою лимфы с последующей отечностью конечностей.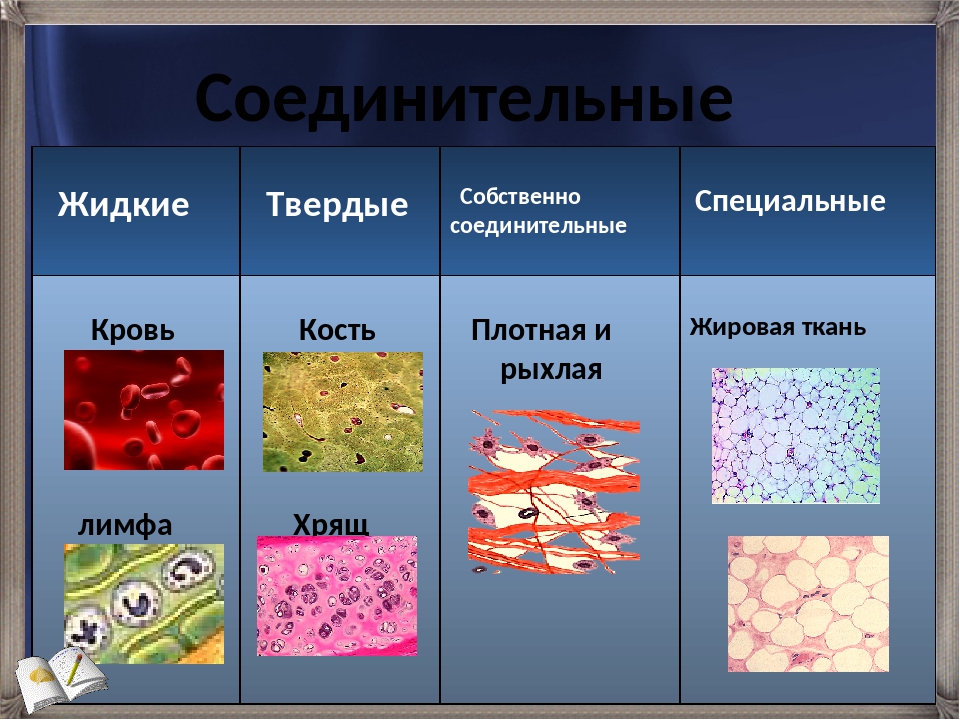
Фото, как выглядит лимфостаз на примере рук и ног:
Лимфостаз при мастэктомии
Причина в данном случае вызвана хирургическим вмешательством, при котором удаляют молочные железы вместе с лимфоузлами и грудными мышцами. В ходе операции проводится иссечение тканей грудной клетки, из-за чего нарушается циркуляция лимфатической жидкости. В что вызывает отек двух или одной руки. Вероятность развития отека зависит от того, сколько тканей было иссечено. Появившийся лимфостаз руки после удаления молочной железы относится к вторичному типу. Этапы развития такие же, как у лимфостаза нижних конечностей. Болезнь имеет три стадии:
- Первая – проявляется сразу же после операции, при неотложном и адекватном лечении симптомы исчезают быстро и навсегда. Рекомендуется ношение компрессионного рукава
- Вторая – возникает через несколько месяцев после мастэктомии, характеризуется выраженной отечностью и болями.
 При лечении лимфостаза руки после мастэктомии медикаментозной терапией, компрессией и массажем симптоматика уходит.
При лечении лимфостаза руки после мастэктомии медикаментозной терапией, компрессией и массажем симптоматика уходит. - Третья – хроническая стадия. Выраженных болей может и не быть, но происходит разрастание соединительной ткани. Проявляется через год-два после хирургического вмешательства.
Симптомы в зависимости от стадии
Общими симптомами лимфостаза нижних конечностей, независимо от стадии заболевания, можно назвать такие, как: быстрая утомляемость, систематические головные боли, большой набор веса или ожирение. Заболевание имеет несколько стадий развития, каждая из них имеет характерные симптомы.
Рассмотрим более детально каждую стадию:
Первая – характеризуется небольшой легкой отечностью, которая проявляется в вечернее время в области пальцев, голеностопного сустава, а также на тыльной стороне стопы, ткани при этом остаются мягкими, легко собираются в складку. Отечность имеет обратимый характер и к утру, обычно, проходит без следа.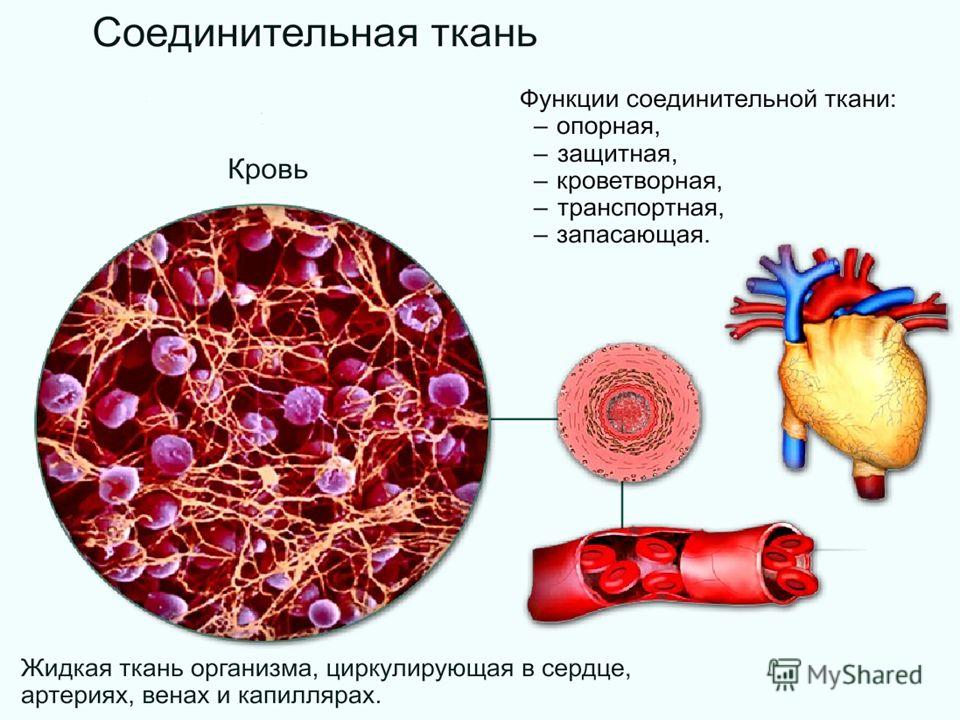
Вторая стадия принимает необратимый характер. Отек уже не спадает к вечеру и держится постоянно. Соединительная ткань начинает разрастаться, и отек постепенно расползается по ноге. Кожа приобретает синюшный оттенок и очень сильно натягивается, ее невозможно собрать в складку. Состояние больного сопровождается болевым синдромом, чувством тяжести и дискомфорта. При соприкосновении с одеждой, в местах трения, могут образовываться сочащиеся раны.
Третья – характеризуется проявлением «слоновой болезни». Наблюдается резкое ухудшение состояния, как физического, так и психического. На этом фоне развиваются серьезные осложнения: потеря контуров конечности, фиброз, незаживающие язвы, некроз тканей. Человек становится более рассеянным, не может сконцентрироваться на работе.
Как диагностировать заболевание?
Диагностикой лимфостаза ног занимаются как в государственных, так и в частных клиниках. С появлением первых признаков нужно обратиться за консультацией к лимфологу, флебологу, либо ангиохирургу. После осмотра, для получения более точной информации, врач, при необходимости, назначит дополнительные методы исследования, среди которых может быть:
После осмотра, для получения более точной информации, врач, при необходимости, назначит дополнительные методы исследования, среди которых может быть:
- Лимфосцинтиграфия.
- Лимфография.
- Допплерография.
- МРТ или КТ.
- Анализ крови и др.
При поражении нижних конечностей, в обязательном порядке, назначается полное обследование брюшной полости пациента. Основной целью исследований является определение места, где нарушена циркуляция лимфотока, а также оценка стадии заболевания и прогноз ее развития.
Как можно самостоятельно определить наличие отека:
Какие могут быть осложнения?
Развивается заболевание постепенно, переходя от одного этапа к другому, и если вовремя не обратиться к доктору и не начать грамотное лечение лимфостаза нижних конечностей, то последствия могут быть печальные, вплоть до невозможности самостоятельно передвижения и полной инвалидизации. Итак, какие опасности несет лимфедема нижних конечностей:
- Деформация и потеря двигательных функций ног.
- Развитие сепсиса и лимфосаркомы.
- Патологические изменения суставов.
- Появление трофических язв.
- Фиброз соединительных тканей.
- Хроническое нарушение лимфотока.
Вовремя начатое адекватное лечение и профилактика лимфостаза помогут избежать тяжелых осложнений. Но после проведенного курса лечения, в дальнейшем необходимо принимать поддерживающую терапию, чтобы избежать рецидивов в будущем.
Как проходит лечение
После постановки диагноза стратегию лечения назначает врач. Могут применяться как консервативные методы, так и хирургическое вмешательство. Операции проводятся в запущенных случаях, обычно, на последней стадии заболевания. В профильных клиниках сложному оперативному вмешательству предлагаются альтернативные микрохирургические операции с минимальным травматизмом и более коротким периодом восстановления.
Консервативный метод включают в себя комплекс методов, направленных на снижение оттока лимфы и снижение количества лимфатической жидкости, среди которых:
- Прием медикаментозных препаратов (диуретики, флеботропные средства).

- Лимфодренажный массаж (ручной и аппаратный).
- Компрессионное лечение (ношение специального белья и бинтование).
- Физиотерапия (магнитотерапия, УФО).
Цель назначаемого лечения – улучшение обменных процессов, снижение риска осложнений и прогрессирования болезни.
«Магнитон» для лечения и профилактики лимфостаза
Прием химических препаратов в комплексе с массажем и физиопроцедурами подтверждены хорошими результатами. Одной из самых популярных процедур при лечении лимфостаза нижних конечностей является магнитотерапия, которая стимулирует процессы восстановления тканей и других поврежденных участков организма.
Аппарат «Магнитон» АМнп-02 от компании «Солнышко» доказал свою эффективность в лечении лимфостаза. Механизм действия следующий: низкочастотные магнитные импульсы воздействуют непосредственно на определенный участок или соединительную ткань. Таким образом достигается максимальный терапевтический эффект. Этот метод безболезнен и не доставляет дискомфорт пациентам, не противопоказан детям. Такая процедура оказывает противоотечный, регенерирующий, обезболивающий, вазоактивный эффекты.
Такая процедура оказывает противоотечный, регенерирующий, обезболивающий, вазоактивный эффекты.
Прибор «Магнитон» АМнп-02 «Солнышко» рекомендуется использовать для лечения лимфостаза ног в домашних условиях, так как он удобен и прост в эксплуатации. Для того, чтобы начать процедуру, достаточно приложить включенный аппарат рабочей поверхностью к телу на определенное время. Перед использованием необходимо ознакомиться с инструкцией по работе с прибором.
«Магнитон» АМнп-02 произведен компанией «Солнышко», которая занимается разработкой и выпуском ультрафиолетовых облучателей (УФО) и медицинских аппаратов для физиотерапевтических процедур. Продукция компании имеет соответствующие сертификаты качества и зарегистрирована в Министерстве Здравоохранения.
Родильный дом №7, Новосибирск — Что такое плацента?
Анна Валентиновна Якимова, акушер-гинеколог, доктор медицинских наук рассказывает о плаценте и плацентарной недостаточности.
Рисунок с сайта http://s7ya7.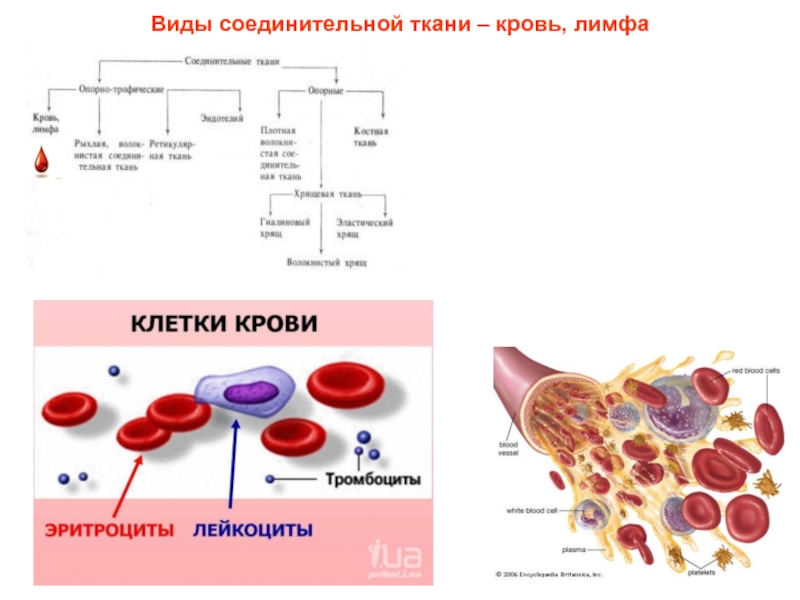 zdorovo-zivi.ru
zdorovo-zivi.ru
Плацента. Название органа происходит от лат. placenta — пирог, лепешка, оладья. Это внезародышевый орган, состоящий из ворсин, благодаря которому осуществляется питание, дыхание плода, отведение из его крови продуктов жизнедеятельности. Различают свободные и закрепляющие (якорные) ворсины. Плацента образуется в том месте, где имплантировался зародыш, возникает в результате соединения хориона – внезародышевой ткани с утолщенной слизистой оболочкой матки (децидуальной тканью). Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Кроме того, плацента вырабатывает гормоны, которые обеспечивают сохранение беременности. В плаценте различают две поверхности. Поверхность, которая обращена к плоду, называется плодной. Она покрыта гладкой оболочкой — амнионом, через который просвечивают крупные сосуды. Та, что прикреплена к стенке матки, называется материнской.
Основной структурной единицей плаценты является котелидон. Котиледон плаценты условно сравним с деревом. Каждый котиледон образован стволовой ворсиной, от которой, как ветви дерева, отходят ворсины второго и третьего порядка, содержащие сосуды. Центральная часть котиледона образует полость, которая окружена множеством ворсин. Между котиледонами есть пространство – меджворсинчатое, которое с материнской стороны ограничено отходящими от слизистой оболочки матки перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство (свободные ворсины) и омываются материнской кровью. Спиральные артерии, которые являются мелкими ветвями артерий, кровоснабжающих матку, открываются в межворсинчатое пространство и обеспечиваяют приток крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в артериальном русле матери по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой. Таким образом, появляется понятие плацентарного барьера: кровь матери плода не смешивается, потому, что их разделяет стенка ворсины, рыхлая соединительная ткань внутри ворсины и стенка сосуда, который находится внутри ворсины, и в котором циркулирует кровь плода.
При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой. Таким образом, появляется понятие плацентарного барьера: кровь матери плода не смешивается, потому, что их разделяет стенка ворсины, рыхлая соединительная ткань внутри ворсины и стенка сосуда, который находится внутри ворсины, и в котором циркулирует кровь плода.
В конце беременности плацента представляет собой мягкий диск диаметром 15-18 см, толщиной в центральной части 2-4 см, массой около 500-600 г. Общая поверхность хориальных ворсинок достигает 16 м2, что значительно больше поверхности всех легочных альвеол, а площадь их капилляров — 12 м2. Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
В норме плацента прикрепляется в полости матки на ее передней или задней поверхности, иногда в области дна. Если плацента прикреплена в нижней части полости матки, близко к внутреннему отверстию шейки матки – внутреннему зеву, то ее кровоснабжение нередко оказывается недостаточным и плод может страдать от недостатки кислорода и питательных веществ – возникает явление, называемое плацентарной недостаточностью.
Плацентарная недостаточность – нарушение всех или некоторых функций плаценты, приводящее в конечном итоге к кислородному голоданию (гипоксии), задержке развития плода или его гибели и/или к досрочному прерыванию беременности.
Плацентарная недостаточность может возникать на ранних сроках развития беременности вледствие нарушения формирования плаценты, например, если спиральные артерии, снабжающие кровью ворсины, не утратят способности суживать свой просвет в ответ на воздействие сосудосуживающих веществ. Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
В другом варианте развития событий плацентарная недостаточность возникает в более поздние сроки, как следствие повреждения плаценты при воспалительных процессах, диабете у беременной женщины или же при высоком артериальном давлении, когда нарушается приток крови к матке, что может возникать и при повышенной свертываемости крови матери. Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода. До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у в системе мать-плацента-плод. На сегодняшний день допплерометрия является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления нарушения кровотока и определения тактики ведения беременности при плацентарной недостаочности. При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию. Наиболее ранним признаком нарушений функций плаценты является снижение выработки ею гормонов и белков, поэтому в беременных женщин с известным риском нарушений функций плаценты (например, если у нее есть хронический воспалительный процесс или часто/постоянно повышено артериальное давление и т.п.) можно исследовать уровень плацентарного лактогена, прогестерона, неконьюгированного эстриола в крови. А на основании полученных данных прогнозировать дальнейшее развитие беременности и проводить профилактические мероприятия.
При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию. Наиболее ранним признаком нарушений функций плаценты является снижение выработки ею гормонов и белков, поэтому в беременных женщин с известным риском нарушений функций плаценты (например, если у нее есть хронический воспалительный процесс или часто/постоянно повышено артериальное давление и т.п.) можно исследовать уровень плацентарного лактогена, прогестерона, неконьюгированного эстриола в крови. А на основании полученных данных прогнозировать дальнейшее развитие беременности и проводить профилактические мероприятия.
Можно ли лечить плацентаную недостаточность? Ответ на этот вопрос неоднозначен.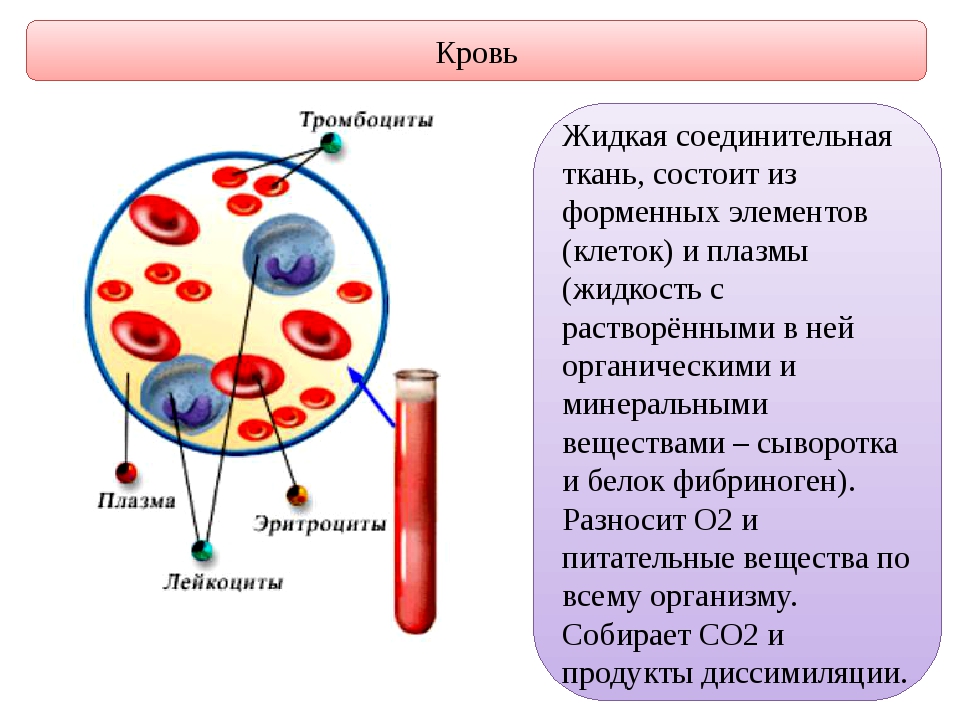 Можно повлиять на развитие плаценты, когда оно незавершено, улучшая условия развития – ликвидировав, например, воспалительный процесс, нормализовав артериальное давление, снизив тонус матки, нормализовав свертываемость крови. Можно повлиять на обмен веществ в клетках плаценты – сделав это, например, путем введения в организм беременной женщины препаратов, которые способствуют улучшению утилизации клетками глюкозы. Можно повлиять на тонус сосудов, уменьшить проницаемость стенки и, таки образом, уменьшается отек тканей и улучшается проникновение в них кислорода. Но надо понимать, что плацентарную недостаочность мы не излечиваем, только пытаемся повлиять на компенсаторные механизмы, существующие в плаценте, если это удается, проявления плацентарной недостаточности исчезают. Но чаще лечение направлено на продление берменности до срока жизнеспособного плода.
Можно повлиять на развитие плаценты, когда оно незавершено, улучшая условия развития – ликвидировав, например, воспалительный процесс, нормализовав артериальное давление, снизив тонус матки, нормализовав свертываемость крови. Можно повлиять на обмен веществ в клетках плаценты – сделав это, например, путем введения в организм беременной женщины препаратов, которые способствуют улучшению утилизации клетками глюкозы. Можно повлиять на тонус сосудов, уменьшить проницаемость стенки и, таки образом, уменьшается отек тканей и улучшается проникновение в них кислорода. Но надо понимать, что плацентарную недостаочность мы не излечиваем, только пытаемся повлиять на компенсаторные механизмы, существующие в плаценте, если это удается, проявления плацентарной недостаточности исчезают. Но чаще лечение направлено на продление берменности до срока жизнеспособного плода.
Но если признаки плацентарной недостаточности нарастают, а срок беременности более 32 недель, когда даже в нормальная плацента подвергается инволюции, плацента изначально развивалась неправильно, а теперь всё хуже выполняет свои функции, плод страдает, то лечить плацентарную недостаточность бесполезно, лучше провести досрочное родоразрешение и выхаживать новорожденного без риска его внутриутробной гибели, которая возможна, если плацента истощит свои резервы. Иногда приходится принимать решение о досрочном родоразрешении и в более ранние сроки, когда лечение плацентарной недостаточности оказывается невозможным и промедление угрожает жизни плода.
Иногда приходится принимать решение о досрочном родоразрешении и в более ранние сроки, когда лечение плацентарной недостаточности оказывается невозможным и промедление угрожает жизни плода.
Лаборатория соединительной ткани
Введение
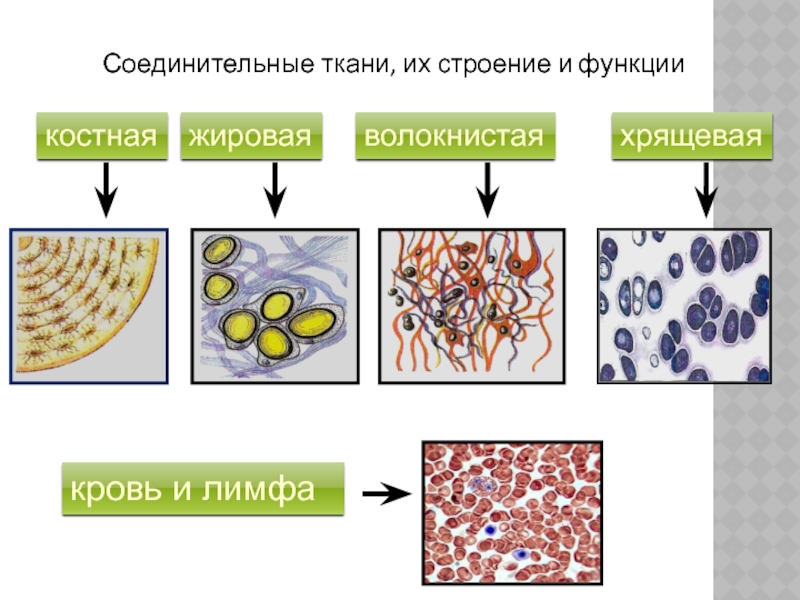
В отличие от эпителия соединительная ткань малонаселена клетками и содержит обширный внеклеточный матрикс, состоящий из белковых волокон, гликопротеинов и протеогликанов. Функция этого типа тканей заключается в обеспечении структурной и механической поддержки других тканей, а также в обеспечении обмена питательными веществами и отходами между кровообращением и другими тканями. Эти ткани состоят из двух основных компонентов: внеклеточного матрикса и множества опорных клеток.Эти два компонента будут в центре внимания этой лаборатории.
Наиболее часто различные типы соединительной ткани определяются содержанием в них трех различающихся типов внеклеточных волокон: коллагеновых волокон, эластических волокон и ретикулярных волокон.
Коллагеновые волокна
Коллагеновые волокна состоят из коллагена типов I, II или III и присутствуют во всех типах соединительной ткани. Коллагеновая соединительная ткань делится на два типа в зависимости от соотношения коллагеновых волокон и основного вещества.Основное вещество представляет собой водный гель гликопротеинов и протеогликанов, занимающий пространство между клеточными и фибриллярными элементами соединительной ткани.
- Рыхлая (ареолярная соединительная ткань) является наиболее распространенной формой коллагеновой соединительной ткани. Встречается небольшими удлиненными пучками, разделенными областями, содержащими основное вещество.
- Плотная соединительная ткань обогащена коллагеновыми волокнами с небольшим количеством основного вещества. Если плотно упакованные пучки волокон расположены в одном направлении, это называется правильным; если он ориентирован в нескольких направлениях, он называется неправильным.Примером регулярной плотной соединительной ткани являются сухожилия; Примером плотной соединительной ткани неправильной формы является дерма.
Ретикулярные волокна
Ретикулярные волокна состоят из коллагена III типа. В отличие от толстых и грубых коллагеновых волокон, ретикулярные волокна образуют тонкую ретикулярную сеть. Такие сети широко распространены в различных тканях и образуют поддерживающие каркасы в печени, лимфоидных органах, эндотелии капилляров и мышечных волокнах.
Эластичные волокна
Эластичные волокнасодержат белок эластин, который сополимеризуется с белком фибриллином.Эти волокна часто организованы в пластинчатые листы, как в стенках артерий. Плотная, равномерная, эластичная ткань характеризует связки. Эластичные волокна поддаются растяжению, потому что в норме они дезорганизованы — растяжение этих волокон заставляет их приобретать организованную структуру.
Клетки соединительной ткани
Фибробласт
Фибробласты на сегодняшний день являются наиболее распространенным нативным типом клеток соединительной ткани. Фибробласт синтезирует коллаген и основное вещество внеклеточного матрикса. Эти клетки производят большое количество белка, который они выделяют для построения слоя соединительной ткани. Некоторые фибробласты обладают сократительной функцией; они называются миофибробластами.
Эти клетки производят большое количество белка, который они выделяют для построения слоя соединительной ткани. Некоторые фибробласты обладают сократительной функцией; они называются миофибробластами.
Макрофаг
Макрофаг представляет собой представитель соединительной ткани ретикулоэндотелиальной или мононуклеарной фагоцитарной системы. Эта система состоит из ряда тканеспецифических, подвижных, фагоцитирующих клеток, происходящих от моноцитов, — к ним относятся клетки Купфера печени, альвеолярные макрофаги легких, микроглия центральной нервной системы и ретикулярные клетки головного мозга. селезенка.Вы столкнетесь с каждым из них позже в курсе; а пока убедитесь, что вы понимаете, что все они происходят от моноцитов, а макрофаги — это версия соединительной ткани. Макрофаги неотличимы от фибробластов, но их можно распознать, когда они усваивают большое количество видимых индикаторных веществ, таких как красители или частицы углерода. Макрофаги фагоцитируют чужеродный материал в слое соединительной ткани, а также играют важную роль в качестве антигенпрезентирующих клеток, функция, о которой вы узнаете больше в разделе «Иммунобиология».
Мачта
Тучные клетки представляют собой гранулированные клетки, обычно встречающиеся в соединительной ткани. Эти клетки опосредуют иммунный ответ на чужеродные частицы. В частности, они выделяют большое количество гистамина и ферментов в ответ на распознавание антигена. Этот процесс дегрануляции является защитным, когда чужеродные организмы проникают в организм, но также является причиной многих аллергических реакций.
Белая жировая клетка
Белые жировые клетки или адипоциты специализируются на хранении триглицеридов и встречаются поодиночке или небольшими группами, разбросанными по всей рыхлой соединительной ткани.Они особенно распространены вдоль мелких кровеносных сосудов. Когда жировые клетки накапливаются в таком изобилии, что вытесняют или замещают клеточные и волокнистые элементы, такое накопление называется жировой тканью. Эти клетки могут вырастать до 100 мкм и обычно содержат когда-то центрально расположенную вакуоль липида — цитоплазма образует вокруг этой вакуоли кольцевое кольцо, а ядро сжато и смещено в сторону. Функция белого жира – служить источником энергии и теплоизолятором.
Функция белого жира – служить источником энергии и теплоизолятором.
Бурая жировая клетка
Бурые жировые клетки узко специализированы для регулирования температуры. Эти клетки многочисленны у новорожденных и зимующих млекопитающих, но редко встречаются у взрослых. Они имеют многочисленные более мелкие липидные капли и большое количество митохондрий, цитохромы которых придают коричневую окраску ткани. Цепь переноса электронов этих митохондрий нарушается разобщающим белком, что вызывает рассеивание митохондриального градиента ионов водорода без образования АТФ.Это генерирует тепло.
Хрящ
Хрящ — это особая форма соединительной ткани, вырабатываемая дифференцированными фибробластоподобными клетками, называемыми хондроцитами. Он характеризуется заметным внеклеточным матриксом, состоящим из различных пропорций волокон соединительной ткани, погруженных в гелеобразный матрикс. Хондроциты располагаются внутри лакун в матрице, которую они построили вокруг себя. Отдельные лакуны могут содержать несколько клеток, происходящих от общего предшественника.Лакуны отделены друг от друга в результате секреторной деятельности хондроцитов. Три вида хрящей классифицируются в зависимости от обилия определенных волокон и характеристик их матрикса.
Отдельные лакуны могут содержать несколько клеток, происходящих от общего предшественника.Лакуны отделены друг от друга в результате секреторной деятельности хондроцитов. Три вида хрящей классифицируются в зависимости от обилия определенных волокон и характеристик их матрикса.
Гиалиновый хрящ
Гиалиновый хрящ имеет матрикс, состоящий из коллагена II типа и хондромукопротеина, сополимера хондроитинсульфатов А и С с белком. Высокая концентрация отрицательно заряженных сульфатных групп делает его сильно базофильным под действием H&E.Этот хрящ находится в носу, кольцах трахеи и там, где ребра соединяются с грудиной.
Волокнистый хрящ
Фиброхрящ отличается высоким содержанием и упорядоченным расположением волокон коллагена I типа. Обычно он локализуется в местах прикрепления сухожилий к костям, межпозвонковым дискам и лобковому симфизу.
Эластичный хрящ
Эластический хрящ характеризуется наличием обильных эластических волокон и является достаточно ячеистым. Он состоит из коллагена II типа и расположен в ушной раковине и надгортаннике.
Он состоит из коллагена II типа и расположен в ушной раковине и надгортаннике.
Соединительные ткани – обзор
Соединительная ткань, обеспечивающая поддержку и каркас тела, состоит из волокнистых белков и неволокнистого основного вещества в различных пропорциях в зависимости от их функций.
Коллаген, который является наиболее распространенным белком, составляет около одной трети всего белка в организме. Известно более 19 различных типов коллагенов, кодируемых 30 широко распространенными генами с характерным распределением по тканям.
Коллагены имеют общую базовую структуру, состоящую из трех полипептидных цепей, закрученных в тройную спираль.
В коллагене каждая из трех полипептидных цепей закручена в конформацию левой спирали с примерно тремя аминокислотами на виток. Три полипептидные цепи переплетаются и закручиваются в правую тройную спираль.

Коллаген стабилизирован за счет ковалентных межмолекулярных поперечных связей, полученных из лизина.
Синтез и сборка полипептидных цепей требуют внутриклеточных и внеклеточных процессов. Приобретенные и наследственные заболевания вызывают несколько клинических расстройств (глава 25).
Коллагеназы представляют собой группу ферментов, принадлежащих к семейству Zn 2+ -зависимых протеолитических ферментов, известных как матриксные металлопротеиназы.
Волокна внеклеточного матрикса придают эластичность тканям, таким как крупные кровеносные сосуды, легкие и кожа, которые содержат эластин и фибриллин.Эластин сильно отличается от коллагена. Эластин содержит в основном неполярные аминокислоты и нерастворим.
Эластазы относятся к семейству сериновых протеаз, подобных трипсину, и обнаруживаются в экзокринной ткани поджелудочной железы и лейкоцитах. Их активность подавляется α 1 -антитрипсином и α 2 -макроглобулином. Неправильное действие эластазы может привести к таким заболеваниям, как эмфизема.
Их активность подавляется α 1 -антитрипсином и α 2 -макроглобулином. Неправильное действие эластазы может привести к таким заболеваниям, как эмфизема.
Основным компонентом внеклеточных микрофибрилл размером 10–12 нм является гликопротеин фибриллин 1.Он имеет большую молекулярную массу и состоит из мультидоменов с несколькими мотивами, богатыми цистеином. Генетические дефекты гена фибриллина 1 (FBN1), присутствующего на хромосоме 15, вызывают мультисистемное заболевание соединительной ткани, известное как синдром Марфана. Мутации в гомологичном гене на хромосоме 5, кодирующем гликопротеин фибриллин-2, также вызывают заболевания соединительной ткани.
Протеогликаны присутствуют во внеклеточном матриксе и на поверхности клеток, и они многофункциональны.Они содержат ковалентно связанные боковые цепи гликозаминогликанов, связанные с коровыми белками N- и O-гликозидными связями. Содержание углеводов в них высокое (до 95%) по сравнению с гликопротеинами.
В соединительной ткани протеогликаны взаимодействуют с другими волокнистыми структурами, состоящими из коллагена, эластина, фибронектина и фибриллина.
Обмен протеогликанов осуществляется лизосомальными ферментами. Дефицит этих ферментов, разрушающих гликозаминогликаны, приводит к семейству наследственных заболеваний, известных как мукополисахаридозы.
Пептиогликаны, также называемые муреинами, состоят из коротких пептидных звеньев, ковалентно связанных с длинными углеводными цепями, и являются компонентами клеточных стенок бактерий. Полимерная сеть пептидогликанов придает полужесткость и прочность стенкам бактериальных клеток. Бактерии широко классифицируются как грамположительные или грамотрицательные в зависимости от того, сохраняют ли они окрашивание кристаллическим фиолетовым. Клеточные стенки грамположительных и грамотрицательных бактерий сильно различаются.
Лизоцим, содержащийся в биологических жидкостях, оказывает бактерицидное действие на некоторые грамположительные бактерии и дрожжи Candida albicans . Их микробицидное действие обусловлено гидролизом связи β1→4 между N-ацетилмурамовой кислотой и N-ацетилглюкозамином в пептидогликане. Антибактериальная активность пенициллина и других β-лактамов обусловлена их ингибированием транспептидазы, необходимой для перекрестного связывания пептидогликанов. Однако бактерии могут развивать устойчивость к бета-лактамным антибиотикам по нескольким различным механизмам.
Их микробицидное действие обусловлено гидролизом связи β1→4 между N-ацетилмурамовой кислотой и N-ацетилглюкозамином в пептидогликане. Антибактериальная активность пенициллина и других β-лактамов обусловлена их ингибированием транспептидазы, необходимой для перекрестного связывания пептидогликанов. Однако бактерии могут развивать устойчивость к бета-лактамным антибиотикам по нескольким различным механизмам.
Лектины представляют собой белки с доменами распознавания углеводов. Они участвуют во многих биологических процессах, таких как экстравазация лейкоцитов из эндотелия (глава 9), инфицирование микроорганизмами ( Helicobacter pylori лектины, связывающие олигосахаридные единицы группы крови О слизистой оболочки желудка), токсические проявления массивной диареи холерного токсина ( глава 11) и лектиновый путь активации комплемента (глава 33).
|
Ареолярная соединительная ткань состоит из клеток и внеклеточных
матрица («extra-» означает «снаружи», поэтому
внеклеточный матрикс – материал, находящийся вне клеток).
Матрица состоит из двух компонентов: волокон и основного вещества.В
изображения на этой странице, вы можете легко увидеть волокна — они
выглядят как нитки. Единственная часть ячеек, которая видна
является ядром. Основное вещество не имеет структуры, поэтому вы
не могу сказать, что он есть. Основное вещество заполняет все
пространства между клетками и волокнами. |
Некоторые из темных точек на изображениях являются ядрами ареолярных
клетки соединительной ткани. Наиболее распространенным типом клеток являются фибробласты,
но ареолярная соединительная ткань также содержит макрофаги, тучные
клеток и лейкоцитов. |
Это не очень хорошее изображение, потому что оно содержит много пузырьков. клей, который удерживает покровное стекло на месте. Один из них помечен «искусство» (пузыри — один из видов артефактов — см. главную страницу для объяснения). Их много, разных размеров, все над изображением. При меньшем увеличении эти пузырьки были не видно, а сейчас они есть.  Они составляют тканевые компоненты
выглядят размытыми и могут сбивать с толку, если вы не знаете, что
они есть.Коллагеновые волокна (cf) имеют наибольший диаметр
из трех типов волокон и окрашиваются в розовый цвет. Ретикулярные волокна
(rf) меньше в диаметре и выглядят как тонкие черные линии. Они составляют тканевые компоненты
выглядят размытыми и могут сбивать с толку, если вы не знаете, что
они есть.Коллагеновые волокна (cf) имеют наибольший диаметр
из трех типов волокон и окрашиваются в розовый цвет. Ретикулярные волокна
(rf) меньше в диаметре и выглядят как тонкие черные линии.
|
Типы соединительной ткани (со схемой)
Следующие пункты выделяют три основных типа соединительной ткани. Типы: 1. Рыхлая соединительная ткань 2. Плотная соединительная ткань 3. Специализированная соединительная ткань.
Тип № 1. Рыхлая соединительная ткань:
(A) Ареолярная ткань (= рыхлая соединительная ткань):
Эта ткань является наиболее распространенной соединительной тканью в организме животного.
Структура:
Он назван так потому, что имеет форму тонких нитей, пересекающихся во всех направлениях, оставляя небольшие пространства, называемые ареолами.
Ареолярная ткань состоит из основного вещества, матрикса, белых, желтых и ретикулярных волокон и клеток, таких как фибробласты, тучные клетки, макрофаги (= гистоциты или класмоциты), лимфоциты, плазматические клетки, клетки мезенхимы, хроматофоры.
Жировые клетки можно увидеть небольшими группами. Описание матрикса, волокон и клеток уже дано в общей структуре соединительной ткани.
Местонахождение:
Как указывалось ранее, ареолярная ткань является наиболее распространенной соединительной тканью в организме. Он присутствует под кожей в виде подкожной клетчатки между и вокруг мышц, нервов и кровеносных сосудов, в подслизистой оболочке желудочно-кишечного тракта и дыхательных путей, в костном мозге, между долями и дольками сложных желез, а также в брыжейке и сальнике.
Он также образует внутренний каркас (= строму) многих твердых органов. Фактически он образует уплотнения почти во всех органах.
Функции:
Основная функция ареолярной ткани — связывать части вместе. Другие функции заключаются в обеспечении прочности, эластичности, поддержки частей, где присутствует эта ткань. Это также обеспечивает быструю диффузию материалов и миграцию блуждающих клеток в области инфекции и репарации.
Другие функции заключаются в обеспечении прочности, эластичности, поддержки частей, где присутствует эта ткань. Это также обеспечивает быструю диффузию материалов и миграцию блуждающих клеток в области инфекции и репарации.
(B) Жировая ткань:
Это соединительная ткань, запасающая жир.
Структура:
Жировая ткань состоит из нескольких сферических или овальных жировых клеток (= адипоцитов или жировых клеток; рис. 7.16). Каждая жировая клетка содержит жировые шарики, благодаря которым ядро и цитоплазма смещены к периферии.
Эти клетки часто называют клетками перстня с печаткой, потому что они напоминают перстень с печаткой, если смотреть на поперечное сечение. Существует два типа жировой ткани: белый (или желтый) жир и бурый жир. Белый жир содержит большие жировые клетки, каждая из которых имеет одну большую жировую глобулу и, следовательно, называется моногнездной.
Цитоплазма в этих клетках оттеснена к периферическому слою, содержащему ядро.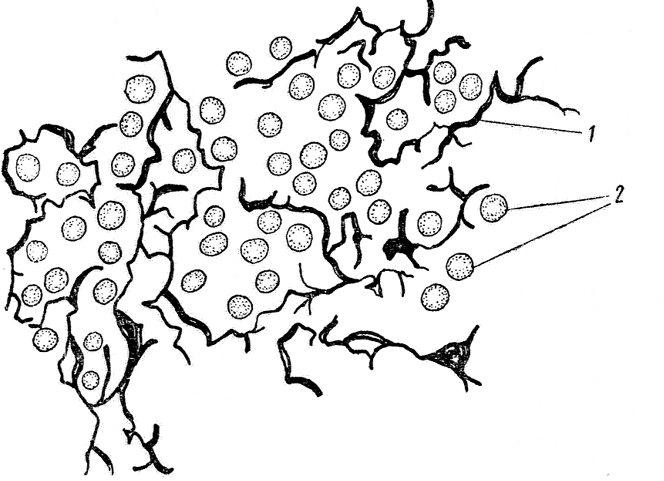 Жировые клетки бурого жира многокамерны, каждая клетка с несколькими маленькими жировыми глобулами. Коричневый цвет обусловлен железосодержащим цитохромным пигментом в жире.
Жировые клетки бурого жира многокамерны, каждая клетка с несколькими маленькими жировыми глобулами. Коричневый цвет обусловлен железосодержащим цитохромным пигментом в жире.
Бурый жир, обнаруженный у тех млекопитающих, обладает окислительной способностью в 20 раз больше, чем у желтого жира, потому что клетки бурого жира нагружены большим количеством митохондрий.
Бурый жир обнаружен у зимующих млекопитающих, таких как крысы и другие грызуны, а также у новорожденных детей.Волокна немногочисленны и образуют рыхлую сеть для поддержки загруженных жиром клеток. Если эти клетки обработать спиртом, жировое вещество растворится, и клетки станут вакуолизированными.
Местонахождение:
Жировая ткань находится в подкожной клетчатке, вокруг сердца, почек, глазных яблок, брыжейки и сальника, где откладывается жир. Жировая ткань также содержится в жире китов и слонов, горбе верблюда, жировых телах лягушки и желтом костном мозге.
Функции:
Жировая ткань в основном является пищевым резервом или «жировым депо» для хранения. Подкожный жир предотвращает потерю тепла телом, а также округляет контуры тела.
Подкожный жир предотвращает потерю тепла телом, а также округляет контуры тела.
Образует амортизирующую подушку вокруг глазных яблок и почек. Он также обеспечивает поддержку и защиту. Эта ткань также помогает в производстве кровяных телец. Мы становимся толстыми, когда клетки нашего тела накапливают жировые шарики. Чрезмерное накопление жира называется ожирением.
Тип № 2. Плотная соединительная ткань :
Бывает двух типов; плотная правильная соединительная ткань и плотная нерегулярная соединительная ткань.
(A) Плотная обычная соединительная ткань:
В плотной регулярной соединительной ткани коллагеновые волокна располагаются рядами между множеством параллельных пучков волокон. Он также бывает двух видов: белая волокнистая соединительная ткань и желтая эластическая соединительная ткань.
1. Белая волокнистая соединительная ткань:
Состоит в основном из белых (коллагеновых) волокон, собранных в пучки. Фибробласты располагаются рядами между пучками.
Фибробласты располагаются рядами между пучками.
(i) Белые волокнистые тяжи (сухожилия):
Белая волокнистая соединительная ткань образует тяжи, называемые сухожилиями, которые соединяют скелетные мышцы с костями.
(ii) Белые волокнистые листы:
Белая волокнистая соединительная ткань также образует плоские пластинки или листы.Встречается в дерме кожи, соединительнотканных оболочках мышц и нервов и адвентициальной оболочке (= наружной оболочке) крупных кровеносных сосудов, надкостнице кости, надхрящнице хряща, перикарде сердца, диаметре головного и спинного мозга. тяж, почечная капсула почки, склеры и роговица глазного яблока и фиброзные капсулы полового члена и яичек и между костями черепа.
Белая волокнистая соединительная ткань обладает большой прочностью, однако ее гибкость ограничена.Наличие белой волокнистой ткани в местах соединения костей черепа делает их неподвижными. Из-за большого количества белых волокон дерма кожи крупных млекопитающих дает кожу после химической обработки, называемой дублением.
2. Желтая эластичная соединительная ткань:
Эта ткань в основном состоит из гораздо более толстой разветвленной рыхлой сети желтых волокон. Белые волокна также встречаются, но они очень тонкие. Фибробласты рассеяны неравномерно.Он также содержит тучные клетки, макрофаги и часто некоторые жировые клетки.
(i) Желтые фиброзные тяжи (связки):
Желтая эластичная соединительная ткань образует тяжи, называемые связками, которые соединяют кости с костями.
(ii) Желтые волокнистые листы:
Листки, образованные этой тканью, встречаются в стенках кровеносных сосудов, легких, бронхиолах, истинных голосовых связках, хрящах гортани, трахее, капсулах селезенки и желтой связки, соединяющих соседние позвоночные.
Желтый Эластичный Соединительная ткань обладает значительной прочностью и замечательной эластичностью.
Таким образом, он позволяет растягивать различные органы.
Артерии многолетних «мумий» до сих пор не повреждены благодаря хорошо сохранившимся эластическим волокнам.
Растяжение связок вызвано чрезмерным натяжением (растяжением) связок.
(B) Плотная нерегулярная соединительная ткань:
Имеет фибробласты и множество волокон (в основном коллагеновых), которые ориентированы по-разному.Эта ткань присутствует в коже.
Тип № 3. Специализированные соединительные ткани :
Они бывают следующих типов:
(А) Скелетные ткани:
Эти соединительные ткани образуют эндоскелет позвоночных. Твердые части тела составляют скелет. Они поддерживают тело, защищают различные органы и помогают в передвижении. К скелетным тканям относятся хрящи и кости.
1. Хрящ (= хрящ):
Хрящ — это мягкая скелетная ткань. Он не такой жесткий, как кость. Он встречается в большем количестве у эмбрионов позвоночных, потому что большинство костей, образующих скелет взрослого человека, на ранней стадии являются хрящевыми.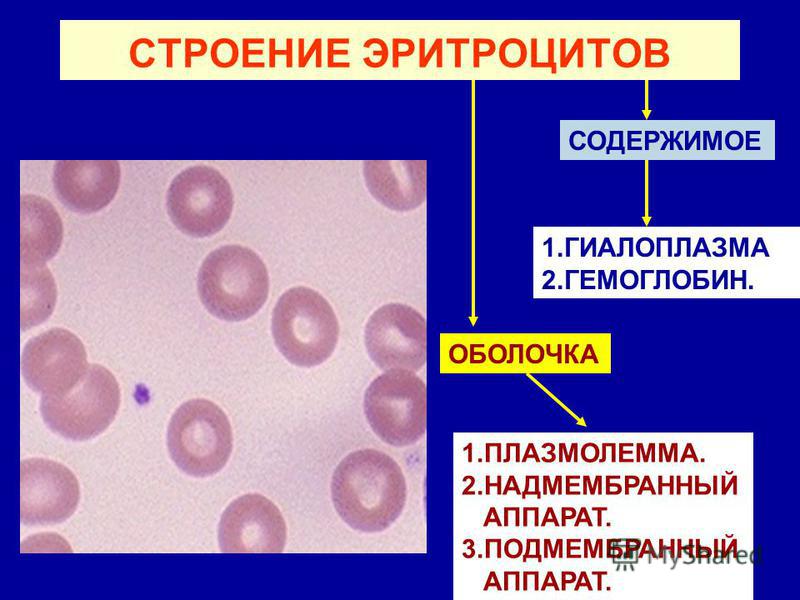 Однако он обычно встречается в организме взрослых позвоночных.
Однако он обычно встречается в организме взрослых позвоночных.
Структура хряща:
Типичный (генерализованный) хрящ состоит из следующих частей:
(i) Хрящевые клетки:
Хрящевая клетка находится в заполненном жидкостью пространстве, хрящевой лакуне (рис.lacunae), что влияет на форму клетки. Молодые хрящевые клетки относительно малы, часто уплощены с множеством мелких поверхностных выступов (филоподий) и называются хондробластами (этот термин также используется для клеток, продуцирующих эмбриональный хрящ).
Зрелые клетки больше по размеру (эти клетки увеличиваются в размерах с возрастом), более округлые, но все же имеют несколько выступов на поверхности и известны как хондроциты. Хондроциты являются метаболически более активными клетками, чем хондроциты.
(ii) Грунтовое вещество (= матрица):
Он состоит в основном из воды, протеогликанов (белков и углеводов), некоторого количества липидов, коллагена, неколлагеновых белков и коллагеновых волокон. Основным белком (мукопротеином) является аггрекан.
Основным белком (мукопротеином) является аггрекан.
Углеводы химически представляют собой гликозаминогликаны (ГАГ). В их состав входят хондроитинсульфат, кератинсульфат и гиалуроновая кислота. Сульфат кератина увеличивается с возрастом. Эти молекулы образуют твердый гель, который придает твердую консистенцию основному веществу хряща.
Желатинообразное вещество, получаемое из хрящей путем кипячения, называется хондрином. Свободные поверхности гиалинового хряща (которые будут описаны далее) покрыты фиброзной мембраной, называемой надхрящницей, но в волокнистом хряще она отсутствует.Надхрящница содержит кровеносные сосуды.
Хрящ обычно описывают как бессосудистую (без кровоснабжения) ткань, но это неверно. Имеются хрящевые каналы, через которые в хрящ могут проникать кровеносные сосуды.
Хрящевые клетки получают питание путем диффузии из кровеносных сосудов в надхрящницу или в хрящевые каналы. Хрящевые каналы могут играть роль в окостенении (образовании костей) хряща, перенося клетки, образующие костную ткань. Рост хряща всегда идет с периферии (однонаправленный).
Рост хряща всегда идет с периферии (однонаправленный).
Типы хрящей:
Хрящи трех типов:
(a) Гиалиновый хрящ (hyalos = стекло, рис. 7.19):
Содержит большое количество прозрачной, слегка эластичной матрицы с меньшим количеством волокон. Матрица часто имеет очень тонкие белые волокна, которые трудно заметить. Это наиболее распространенный хрящ. Он образует суставные поверхности в местах соединения длинных костей, где его называют суставным хрящом.
Образует кольца трахеи и бронхов, грудинные части ребер (=реберные хрящи), подъязычный аппарат, носовую перегородку, а также часть гортани. Большая часть эмбрионального скелета состоит из гиалинового хряща. Гиалиновый хрящ образует скелет пластиножаберных рыб (хрящевых рыб) и эмбриональный скелет костистых позвоночных.
(b) Волокнистый хрящ:
Имеет хорошо развитые волокна в матрице. Он бывает двух типов: белый волокнистый хрящ и желтый эластичный волокнистый хрящ.
(i) Белый волокнистый хрящ или белый волокнистый хрящ:
Матрица твердая, с большим количеством белых волокон. Это происходит в межпозвонковых дисках, где он действует как подушка, и в лобковом симфизе (область между двумя лобковыми костями тазового пояса), где он помогает при родах (процесс родов). Белый волокнистый хрящ — самый прочный хрящ (рис. 7.20).
(ii) Желтый эластичный волокнистый хрящ (рис.7.21):
Матрица содержит многочисленные желтые волокна, которые образуют сеть, соединяясь друг с другом. Благодаря наличию желтых волокон хрящ становится более гибким. Этот тип хрящей находится в ушной раковине и наружном слуховом проходе уха, евстахиевых трубах, надгортаннике и кончике носа. Это делает эти органы гибкими.
(c) Обызвествленный хрящ:
Иногда матрикс содержит гранулы карбоната кальция, тогда хрящ называют обызвествленным хрящом.Карбонат кальция делает хрящ твердым и неэластичным. Этот хрящ находится в надлопаточной части грудного пояса лягушки и позвонках акулы.
Этот хрящ находится в надлопаточной части грудного пояса лягушки и позвонках акулы.
2. Кость:
Кость является самой твердой тканью в организме и поддерживает различные органы. Матрица жесткая, содержит как неорганические, так и органические вещества. Неорганические соли, присутствующие в матрице, представляют собой фосфат кальция, карбонат кальция, фторид кальция, фосфат магния и т. д.
Если кость высушить, ее органическое вещество (живое вещество) разрушается, а неорганическая часть остается. С другой стороны, если кость некоторое время находится в разбавленной HCL, ее неорганическая часть растворяется, а органическая остается.
Такая кость называется декальцинированной костью. Изучение высушенной кости показывает ее неорганическое вещество, тогда как исследование декальцинированной кости обнаруживает вещество животного происхождения. Таким образом, кость можно изучать в двух формах: декальцинированной и высушенной.
Микроскопическая структура декальцинированной кости млекопитающего:
Состоит из четырех частей: надкостницы, матрикса, эндоста и костного мозга.
(а) Надкостница:
Это толстая и прочная оболочка, которая образует оболочку вокруг кости. Он состоит из коллагеновой (= белой) волокнистой ткани. Пучки периостальных коллагеновых волокон, называемые волокнами Шарпея, проникают в костный матрикс, обеспечивая прочную связь между ними. Надкостница содержит кровеносные сосуды. Надкостница также содержит костеобразующие клетки, остеобласты, которые производят новый костный материал.
(б) Матрица:
Он состоит из белка под названием оссеин.Основными солями, присутствующими в матрице, являются фосфат кальция, карбонат кальция, хлорид натрия и фосфат магния. Из них фосфатов кальция максимально в костях позвоночных.
В матрице присутствуют гаверсовы каналы, характерная черта костей млекопитающих. Каждый гаверсов канал содержит артерию, вену, лимфатический сосуд, нерв и несколько костных клеток, упакованных соединительной тканью. Гаверсовы каналы соединены между собой поперечными каналами — фолькмановыми каналами.
Матрица содержит множество неактивных костных клеток, остеоцитов. Последние содержат уменьшенное количество клеточных органелл и часто запасают гликоген. Остеоцит окружен заполненным жидкостью пространством, костной лакуной, которая ведет в тонкие излучающие каналы, канальцы (мельчайшие каналы).
В развивающейся кости остеоциты дают несколько отростков, называемых протоплазматическими отростками (= филоподиями), которые проходят через канальцы. С помощью канальцев и протоплазматических отростков один остеоцит контактирует с другим остеоцитом.Матрица кости состоит из слоев, называемых ламелями.
Пластины четырех типов:
(a) Гаверсовы пластинки:
Эти пластинки встречаются вокруг гаверсовых каналов. Гаверсов канал с окружающими его пластинками и остеоцитами представляет собой цилиндрическую единицу кости, называемую гаверсовой системой или остеоном.
Гаверсовы системы отсутствуют в губчатых костях млекопитающих:
(b) Промежуточные ламели:
Эти ламели встречаются между гаверсовыми системами,
(c) Наружные окружные пластины (= внешние концентрические пластины):
Эти пластинки располагаются внутри надкостницы,
(d) Внутренние кольцевые пластины (= внутренние концентрические пластины):
Эти пластинки располагаются снаружи от эндоста.
(с) Эндост:
Присутствует вне полости костного мозга. Как и надкостница, она состоит из белой волокнистой ткани и остеобластов (костеобразующих клеток). Но белая фиброзная ткань присутствует здесь внутри остеобластов. Таким образом, длинная кость увеличивается в толщину с двух сторон. Этот тип роста называется двунаправленным ростом.
(г) Костный мозг:
В длинных костях, таких как кости конечностей (плечевая кость, бедренная кость и т. д.), внутри эндоста имеется полость, называемая полостью костного мозга.Полость костного мозга заполнена мягкой и полутвердой жировой сосудисто-нервной тканью, называемой костным мозгом. На самом деле костный мозг представляет собой особый вид ткани, который называется миелогенной или миелоидной тканью.
Типы костного мозга:
Бывает двух типов:
(а) Красный костный мозг:
Красный из-за обилия кровеносных сосудов. Он присутствует в губчатых частях костей (например, в эпифизах).Он производит красные кровяные тельца, белые кровяные тельца (моноциты, эозинофилы, базофилы и нейтрофилы) и тромбоциты,
Он присутствует в губчатых частях костей (например, в эпифизах).Он производит красные кровяные тельца, белые кровяные тельца (моноциты, эозинофилы, базофилы и нейтрофилы) и тромбоциты,
(б) Желтый костный мозг:
Присутствует в диафизах длинных костей. Он желтого цвета и содержит большое количество жировой ткани. Он вырабатывает кровяные тельца в экстренных случаях, т. е. во время чрезмерной кровопотери; когда он превращается в красный костный мозг.
Во время внутриутробного развития и при рождении по всему скелету имеется красный костный мозг.Примерно после пятого года жизни красный костный мозг постепенно заменяется в длинных костях желтым костным мозгом.
К 20-25 годам красный костный мозг сохраняется только в позвонках, грудине, ребрах, ключицах, лопатках, тазе, костях черепа и в проксимальных концах бедер (pi. of femur) и плечевых костей (pi. of humerus). В пожилом возрасте костный мозг костей черепа подвергается дегенерации и тогда называется студенистым мозгом.
Типы костей:
По своей структуре кость бывает двух типов: компактная и губчатая (анцеллатная).
(i) Плотная (плотная) кость:
Сравнительно твердый и компактный. Он находится в стволах длинных костей. Он содержит желтый костный мозг и имеет гаверсову систему.
(ii) Губчатая (аннулированная) кость:
Он состоит из сети тонких и нерегулярных продольных и поперечных костных перекладин, называемых трабекулами, покрытых эндостом. Встречается на концах длинных костей (эпифизах). Губчатая кость содержит красный костный мозг, но не имеет гаверсовой системы.
Типы костей:
По источнику их образования.
(i) Хрящевые или замещающие кости:
Эти кости развиваются из ранее существовавшего хряща и практически заменяют хрящ. Примеры: плечевая кость, бедренная кость.
(ii) Покрывающие, кожные или мембранные кости:
Эти кости развиваются в дерме кожи в виде тонких пластинок и опускаются, чтобы прикрепиться поверх исходного хрящевого эндоскелета. На самом деле эти кости накладываются на исходные хрящи, отсюда и их название. Примеры: лобные, носовые, сошники и теменные кости черепа.
На самом деле эти кости накладываются на исходные хрящи, отсюда и их название. Примеры: лобные, носовые, сошники и теменные кости черепа.
(iii) Сесамовидные кости:
Эти кости образуются в сухожилиях в суставах. Пример: надколенник (надколенник).
(iv) Висцеральные кости:
Образуются в мягких органах (=внутренностях). Примеры: os cordis в сердце некоторых жвачных (например, оленей), os penis в половом члене большинства летучих мышей, насекомоядных, грызунов (например, грызунов).g., крысы), плотоядные (например, собаки, моржи), киты, некоторые приматы (не человек), os clitoris в клиторе многих плотоядных и os palpebrae в веках крокодилов.
Маленькая кость также развивается в гребне птицы и морде кабана. Кость действует как резервуар для ионов, таких как кальций, магний и фосфор.
(B) Сосудистые ткани (= жидкие ткани):
Сосудистые ткани представляют собой подвижные соединительные ткани, состоящие из жидкого матрикса и свободных клеток. Матрица без волокон. Матрикс не секретируется присутствующими в нем клетками. Сосудистые ткани транспортируют материалы из одного места в другое.
Матрица без волокон. Матрикс не секретируется присутствующими в нем клетками. Сосудистые ткани транспортируют материалы из одного места в другое.
Типы:
Сосудистые ткани бывают двух типов: кровь и лимфа.
I. Кровь :
Кровь представляет собой подвижную соединительную ткань, состоящую из жидкости, плазмы и клеток, форменных элементов крови. Кровь — основа жизни.Кровь – самая мягкая ткань в организме.
Жидкости вне клеток обычно называют внеклеточными жидкостями (ECF). Кровь составляет около 30-35 процентов ECF. Объем крови у взрослого человека массой 70 кг составляет около 5,5 литров. Это слабощелочная жидкость с pH 7,4. pH крови в артериях больше, чем в венах.
Состав:
Как указано выше, кровь состоит из водянистой жидкости, называемой плазмой, и плавающих тел, называемых форменными элементами {e.г., кровяные тельца).
(А) Плазма :
Слабощелочное неживое межклеточное вещество, составляющее около 55% крови. Это бледно-желтая, но прозрачная и прозрачная жидкость.
Это бледно-желтая, но прозрачная и прозрачная жидкость.
Состав плазмы:
1. Вода:
Только вода составляет от 90% до 92% плазмы. Твердые вещества составляют около 8% плазмы.
2. Минеральные соли:
Это хлориды, бикарбонаты, сульфаты и фосфаты натрия, калия, кальция, железа и магния.Все соли составляют около 0,9% плазмы. Буфером крови является бикарбонат натрия.
3. Питательные вещества:
К ним относятся глюкоза, жирные кислоты, фосфолипиды, холестерин, жиры, аминокислоты, нуклеозиды и др. Минеральные соли были упомянуты выше.
4. Белки плазмы:
Они составляют от 7 до 8% плазмы. К ним в основном относятся альбумин, глобулин, иммуноглобулин, протромбин и фибриноген.
5.Оборонные соединения:
Иммуноглобулины, которые действуют как антитела, и некоторые другие вещества, такие как лизоцим (полисахарид) и пропердин (крупный белок), всегда обнаруживаются в плазме. Они уничтожают бактерии, вирусы и токсические вещества, которые могут попасть в кровь извне.
Они уничтожают бактерии, вирусы и токсические вещества, которые могут попасть в кровь извне.
6. Экскреторные вещества:
К ним относятся аммиак, мочевина, мочевая кислота, креатин, креатинин и т. д.
7. Растворенные газы:
Вода плазмы крови содержит кислород, углекислый газ и азот в растворенном виде.
8. Антикоагулянт:
Плазма крови содержит конъюгированный полисахарид гепарин, препятствующий свертыванию крови внутри кровеносных сосудов.
9. Гормоны:
Они секретируются и выделяются в кровь эндокринными железами.
10. Витамины и ферменты:
В плазме крови присутствуют различные виды витаминов и ферментов.
Функции плазмы крови:
Их можно обобщить следующим образом:
(i) Транспорт,
(ii) Задержка жидкости в крови,
(iii) Поддержание pH крови,
(iv) Иммунитет организма,
(v) Профилактика кровопотери,
(vi) Отведение тепла к коже для отвода тепла и
(vii) Равномерное распределение тепла по всему телу.
(B) Форменные элементы (форменные элементы крови):
Форменные элементы или кровяные тельца бывают следующих трех типов: эритроциты, лейкоциты и тромбоциты.
(a) Эритроциты (красные кровяные тельца или эритроциты):
Это самые распространенные клетки в организме человека.
Размер:
Эритроциты человека меньше белых кровяных телец. Их диаметр составляет 7-8 м.
Форма:
У рыб, земноводных, рептилий и птиц эритроциты обычно содержат ядра, имеют овальную и двояковыпуклую форму.Но у млекопитающих они безъядерные, двояковогнутые и круглые. Только верблюд и лама обладают овальными эритроцитами. Зрелые эритроциты не содержат клеточных органелл, таких как ядро, митохондрии и ЭР.
Номер:
Общее количество эритроцитов в микролитре (лмкл = 1 мм 3 = 10 -6 л) крови называется общим числом эритроцитов. Нормальные взрослые мужчины и женщины имеют соответственно 5 и 4,5 миллиона эритроцитов на кубический миллиметр крови. Таким образом, общее количество эритроцитов у мужчин больше, чем у женщин.
Таким образом, общее количество эритроцитов у мужчин больше, чем у женщин.
Это связано с тем, что у женщин менструация. Меньшее количество гемоглобина приводит к анемии. Анемия может быть вызвана потерей крови (кровотечением), разрушением эритроцитов (гемолизом или нарушением образования крови).
Увеличение количества эритроцитов может происходить во время мышечных упражнений, чтобы удовлетворить повышенную потребность в кислороде, и на больших высотах, чтобы справиться с низким содержанием кислорода в воздухе. Аномальное увеличение количества эритроцитов называется полицитемией.
Уменьшение количества эритроцитов называется эритроцитопенией, которая вызывает недостаток кислорода в крови и тканях.Важно отметить, что нехватка кислорода стимулирует клетки почек выделять в кровь гормон, называемый эритропоэтином. Эритропоэтин стимулирует костный мозг к увеличению продукции эритроцитов.
Формирование:
Образование эритроцитов называется эритропоэзом. В первые несколько недель эмбриональной жизни в желточном мешке образуются эритроциты с примитивными ядрами. (одна из зародышевых оболочек).
В первые несколько недель эмбриональной жизни в желточном мешке образуются эритроциты с примитивными ядрами. (одна из зародышевых оболочек).
На более поздних эмбриональных стадиях эритроциты в основном продуцируются печенью и селезенкой.Но с рождения эритроциты вырабатываются костным мозгом (на протяжении всей жизни). Гемоцитобласты красного костного мозга дают начало зрелым эритроцитам. Железо и белки являются необходимым сырьем для синтеза гемоглобина.
Однако витамин В12 и фолиевая кислота стимулируют созревание эритроцитов. Таким образом, железо, белок, витамин B 12 и фолиевая кислота необходимы для образования гемоглобина и эритроцитов. Дефицит любого из этих питательных веществ может вызвать анемию. Избыток эритроцитов хранится в селезенке.
Срок службы:
Срок службы эритроцита составляет около 120 дней.
Гемоглобин:
Гемоглобин представляет собой конъюгированный белок. Он состоит из основного белкового глобина, соединенного с гемом небелковой группы, отсюда и название гемоглобин. Молекула гемоглобина млекопитающих представляет собой комплекс из 4 молекул гема, соединенных с 4 молекулами глобина. Гем представляет собой железопрофириновое кольцо. В 100 мл крови содержится около 15 мг гемоглобина. Гемоглобин меньше у женщин из-за менструации.
Молекула гемоглобина млекопитающих представляет собой комплекс из 4 молекул гема, соединенных с 4 молекулами глобина. Гем представляет собой железопрофириновое кольцо. В 100 мл крови содержится около 15 мг гемоглобина. Гемоглобин меньше у женщин из-за менструации.
Функции эритроцитов:
(i) Перевозка O 2 :
Гемоглобин эритроцитов легко соединяется с кислородом с образованием оксигемоглобина. В тканях оксигемоглобин легко отдает свой кислород. Этот кислород используется для окисления пищи.
(ii) Перевозка СО 2 :
эритроцитов также участвуют в транспорте углекислого газа из тканей в легкие. Углекислый газ соединяется с карбонатом калия красных кровяных телец с образованием бикарбоната калия в присутствии фермента карбоангидразы.Углекислый газ также соединяется с аминогруппой (—NH 2 ) гемоглобина эритроцитов с образованием карбоаминогемоглобина.
(iii) Поддержание pH крови:
Более того, гемоглобин является превосходным кислотно-щелочным буфером, который в значительной степени отвечает за поддержание pH крови. Кислотность крови приводит к тому, что гемоглобин переносит меньше кислорода.
Кислотность крови приводит к тому, что гемоглобин переносит меньше кислорода.
(b) Лейкоциты (белые кровяные тельца или лейкоциты):
Лейкоциты не содержат гемоглобина.
Номер:
Число лейкоцитов на микролитр крови называется общим числом лейкоцитов (ОЛС). Это колеблется от 4-11 х 10 3 мм крови человека. Таким образом, их меньше, чем эритроцитов. Повышение количества лейкоцитов называется лейкоцитозом. Повышение ТСХ свидетельствует о наличии острой бактериальной инфекции. Аномальное увеличение лейкоцитов наблюдается при злокачественных новообразованиях, таких как лейкемия (рак крови).
Падение числа лейкоцитов называется лейкопенией. При некоторых состояниях, таких как дефицит фолиевой кислоты, общее количество лейкоцитов снижается.Общий подсчет лейкоцитов полезен при диагностике различных заболеваний. Нормальный или низкий ТСХ бывает при вирусной инфекции, малярии, брюшном тифе или туберкулезе. Дифференциальный подсчет лейкоцитов (DLC) означает определение количества различных видов лейкоцитов.
Дифференциальный подсчет лейкоцитов (DLC) означает определение количества различных видов лейкоцитов.
Обычный DLC (для взрослых):
Форма:
Лейкоциты округлой или неправильной формы. Они могут менять свою форму, как амебы, и поэтому способны к амебоидному движению. Это позволяет им выдавливаться из кровеносных капилляров в ткани (внесосудистые области).Этот процесс называется диапедезом.
Размер:
Лейкоциты крупнее эритроцитов. Их размер от 12 до 20 мкм.
Цвет:
Лейкоциты бесцветны.
Структура:
Лейкоцит состоит из клеточной оболочки, ядра и цитоплазмы. В цитоплазме помимо других клеточных органелл содержатся митохондрии, аппарат Гольджи, центриоли.
Типы:
Лейкоциты бывают двух основных типов: агранулоциты и гранулоциты.
Агранулоциты:
Гранулы в цитоплазме этих клеток не обнаружены.
Агранулоциты бывают двух типов:
(i) Лимфоциты:
Они меньше по размеру, содержат скудную цитоплазму с крупным округлым ядром. Они неподвижны и не фагоцитируют. Они вырабатывают антитела для уничтожения микробов, а их токсины отторгают трансплантаты и убивают опухолевые клетки. Они также помогают в лечении травм.Лимфоциты существуют в двух основных группах в обращении. Это В- и Т-лимфоциты.
Они неподвижны и не фагоцитируют. Они вырабатывают антитела для уничтожения микробов, а их токсины отторгают трансплантаты и убивают опухолевые клетки. Они также помогают в лечении травм.Лимфоциты существуют в двух основных группах в обращении. Это В- и Т-лимфоциты.
(ii) Моноциты:
Они являются самыми крупными из всех типов лейкоцитов и имеют несколько амебоидную форму. У них много цитоплазмы. Ядро имеет бобовидную форму. Они подвижны и фагоцитируют по своей природе и поглощают бактерии и клеточный мусор. Как правило, они превращаются в макрофаги после проникновения в тканевые пространства.
Гранулоциты:
Они содержат гранулы в своей цитоплазме.Их ядра неправильные, дольчатые или подразделенные. По окрашивающей способности гранулоциты делятся на три типа.
(i) Эозинофилы:
Ядро двухдольное. Имеют крупные гранулы. Их гранулы окрашиваются кислотами (например, эозином). Их количество увеличивается у людей с аллергическими состояниями, такими как астма или сенная лихорадка. Они также помогают в растворении кровяного сгустка. Они нефагоцитарны. Кажется, они играют роль в иммунной системе.
Они также помогают в растворении кровяного сгустка. Они нефагоцитарны. Кажется, они играют роль в иммунной системе.
Имеют некоторое сходство с лизосомами. Эозинофилы могут прикрепляться к паразитарным формам и вызывать их разрушение, высвобождая лизосомальные ферменты на своей поверхности. Цитоплазма содержит большое количество грубых гранул, окрашивающихся в кислоту, подобно эозину. Поэтому их также называют ацидофилами. Увеличение количества ацидофилов при аллергии называется эозинофилией.
(ii) Базофилы:
Ядро обычно трехдольное. В них меньше крупных гранул.Их гранулы сильно окрашиваются основным красителем (например, метиленовым синим). Тучные клетки и базофилы высвобождают гистамин, гепарин, а также небольшие количества брадикинина и серотонина. Вероятно, они похожи на тучные клетки соединительной ткани.
(iii) Нейтрофилы:
Ядро многодольчатое. Имеют мелкие гранулы. Они слабо окрашиваются как кислотными, так и основными красителями. Нейтрофилы являются наиболее многочисленными из всех лейкоцитов. Некоторые нейтрофилы у самок млекопитающих имеют небольшую сферическую долю, прикрепленную к их ядру ножкой.
Нейтрофилы являются наиболее многочисленными из всех лейкоцитов. Некоторые нейтрофилы у самок млекопитающих имеют небольшую сферическую долю, прикрепленную к их ядру ножкой.
Эта доля называется барабанной палочкой (= половой хроматин) или тельцем Барра. Барр — фамилия ученого. Барабанная палочка образуется путем трансформации Х-хромосомы. Они поедают вредные микробы и поэтому по своей природе являются фагоцитами.
Формирование:
Образование лейкоцитов называется лейкоцитозом или лейкопоэзом. Гранулоциты и моноциты образуются только в костном мозге. Лимфоциты продуцируются в основном в лимфатических узлах, селезенке, тимусе, миндалинах, костном мозге и пейеровых бляшках тонкой кишки.
Срок службы:
Срок жизни гранулоцитов после их высвобождения из костного мозга обычно составляет от 4 до 8 часов, циркулирующих в крови, и еще от 4 до 5 дней в тканях. Моноциты также имеют короткую продолжительность жизни от 10 до 20 часов. Продолжительность жизни лимфоцитов составляет несколько дней, месяцев или даже лет, но это зависит от потребности организма в этих клетках.
Соотношение эритроцитов к лейкоцитам составляет 700:1.
(C) Тромбоциты (= тромбоциты) :
У млекопитающих тромбоциты называются тромбоцитами.
Номер:
Их меньше, чем эритроцитов, и больше, чем лейкоцитов. В кубическом миллиметре крови содержится около 250 000 тромбоцитов. Увеличение и уменьшение количества тромбоцитов известно как тромбоцитоз и тромбоцитопения соответственно.
Форма:
Тромбоциты на самом деле являются клеточными фрагментами, а не настоящими клетками. Они имеют округлую или овальную дисковидную форму.
Размер:
Тромбоциты имеют диаметр 2-3 микрометра.Таким образом, они намного меньше, чем красные и белые кровяные тельца.
Цвет:
Тромбоциты бесцветны.
Структура:
Представляют собой плоские и безъядерные фрагменты клеток. Они представляют собой просто кусочки протоплазмы, ограниченные мембраной и содержащие в цитоплазме несколько клеточных органелл и секреторных гранул. Они имеют группу базофильных гранул в центре, которые придают вид ядра.
Они имеют группу базофильных гранул в центре, которые придают вид ядра.
Формирование:
Тромбоциты образуются из мегакариоцитов (очень крупных клеток костного мозга).Образование тромбоцитов называется тромбопоэзом.
Срок службы:
Нормальная продолжительность жизни тромбоцитов составляет около недели.
Функция:
При травме тромбоциты выделяют определенные химические вещества, называемые тромбоцитарными факторами (например, тромбопластин). Тромбоцитарные факторы способствуют свертыванию крови.
Гемопоэз:
Процесс образования крови называется гемопоэзом, а ткани, формирующие кровяные тельца, называются гемопоэтическими тканями.У лягушки основными местами кроветворения являются селезенка, печень и лимфатические узлы. Во время дождей кроветворение происходит также в костном мозге благодаря активной жизнедеятельности лягушки. У головастиков почки также являются кроветворными.
У млекопитающих кроветворными органами эмбриона являются желточный мешок (эмбриональная оболочка), печень, костный мозг, лимфатические узлы, селезенка и вилочковая железа.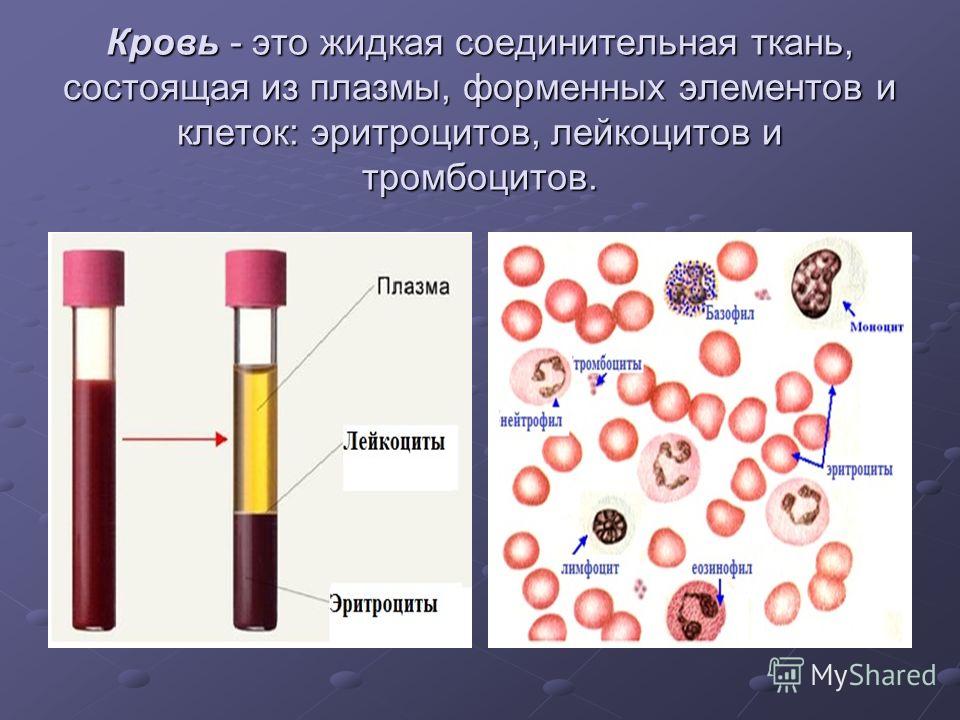 У взрослых большая часть форменных элементов крови образуется в красном костном мозге длинных костей. Однако лимфоциты образуются в тимусе, некоторые в селезенке, лимфатических узлах, миндалинах и пейеровых бляшках.
У взрослых большая часть форменных элементов крови образуется в красном костном мозге длинных костей. Однако лимфоциты образуются в тимусе, некоторые в селезенке, лимфатических узлах, миндалинах и пейеровых бляшках.
Таблица: сводка по тельцам крови человека
Функции крови :
На основании приведенного выше описания общие функции крови следующие:
(1) Перевозка пищевых материалов.
(2) Транспорт респираторных газов.
(3) Транспорт гормонов.
(4) Транспорт экскреторного вещества.
(5) Транспорт тепла.
(6) Защита от инфекций.
(7) Регулировка температуры.
(8) Водный баланс.
(9) Поддержание pH.
(10) Профилактика чрезмерной кровопотери.
(11) Помогает в лечении.
(12) Поддержание физиологического сотрудничества.
II. Лимфа :
Определение:
Лимфа представляет собой подвижную соединительную ткань, включающую лимфатическую плазму (жидкость) и лимфатические тельца (клетки).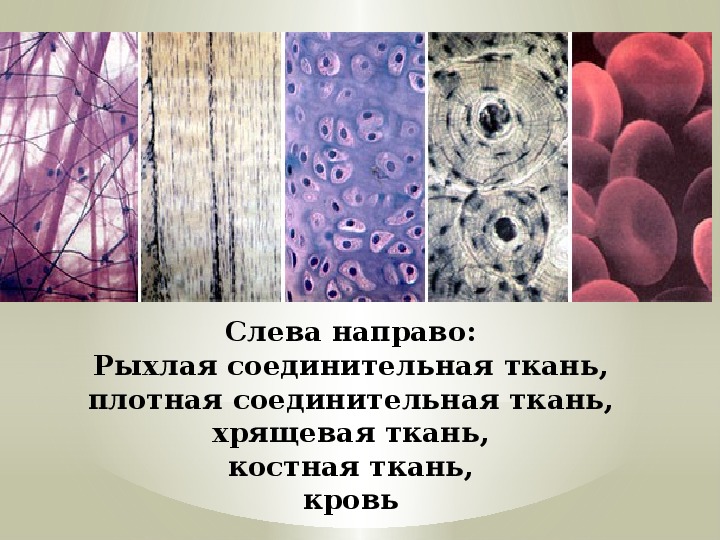
Состав (А) Лимфатическая плазма:
Он подобен крови, но имеет меньше белков крови, меньше кальция и фосфора и высокую концентрацию глюкозы.В основном присутствуют белки-глобулины, которые на самом деле являются антителами. Другие компоненты плазмы лимфы очень похожи на плазму крови, т. е. органические, неорганические вещества, вода и др.
(B) Лимфатические тельца:
Это плавающие амебоидные клетки, лейкоциты (белые кровяные тельца), которые в основном представляют собой лимфоциты. Эритроциты (красные кровяные тельца) и тромбоциты в лимфе отсутствуют.
Лимфоидные органы:
Органы, секретирующие лимфу, называются лимфоидными органами.Помимо лимфатических узлов, миндалины, вилочковая железа, селезенка и пейеровы бляшки являются другими лимфоидными органами. Печень также производит лимфу. Селезенка является крупным лимфатическим органом в организме.
Функции лимфы:
1. Лимфа выступает в роли «посредника», который переносит кислород, пищевые материалы, гормоны и т. д. к клеткам тела и доставляет углекислый газ и другие метаболические отходы из клеток тела в кровь, а затем, наконец, вливает их в венозные система.
д. к клеткам тела и доставляет углекислый газ и другие метаболические отходы из клеток тела в кровь, а затем, наконец, вливает их в венозные система.
2.Клетки тела увлажняются лимфой.
3. Лимфатические узлы продуцируют лимфоциты. Лимфа забирает лимфоциты и антитела из лимфатических узлов в кровь.
4. Уничтожает внедрившиеся микроорганизмы и инородные частицы в лимфатических узлах.
5. Всасывает и транспортирует жиры и жирорастворимые витамины из кишечника. Лимфатические капилляры, присутствующие в кишечных ворсинках, называются млечными сосудами, которые связаны с всасыванием и транспортировкой жиров и жирорастворимых витаминов.
6. Выводит в кровь макромолекулы белков плазмы, синтезированные в клетках печени, и гормоны, вырабатываемые в железах внутренней секреции. Эти молекулы не могут пройти в узкие кровеносные капилляры, но могут диффундировать в лимфатические капилляры.
7. Лимфа поддерживает объем крови. Как только объем крови в кровеносной системе уменьшается, лимфа устремляется из лимфатической системы в кровеносную систему.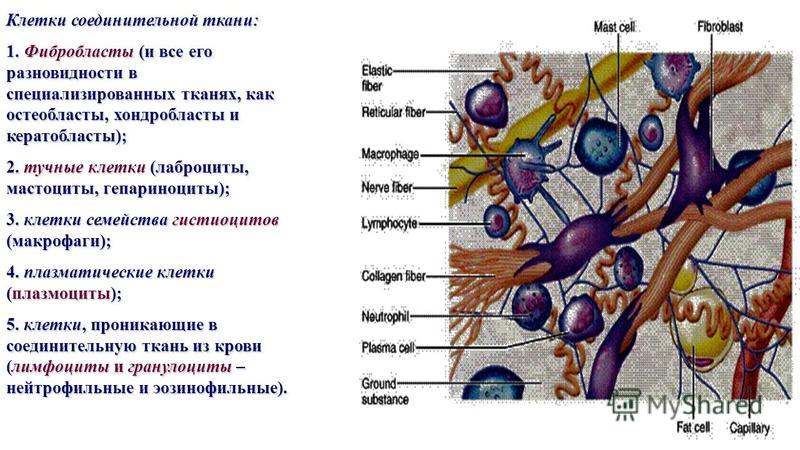
(C) Ретикулярная соединительная ткань:
Структура:
Эта ткань состоит из звездчатых ретикулярных клеток, протоплазматические отростки которых соединяются, образуя клеточную сеть.Ретикулярные волокна присутствуют на ретикулярных клетках. Они состоят из белка под названием ретикулин. Также присутствуют матрикс и некоторые другие клетки, такие как макрофаги, лимфоциты и жировые клетки (рис. 7.28)
Местонахождение:
Ретикулярная соединительная ткань присутствует в печени, селезенке, лимфатических узлах, тимусе, миндалинах, костном мозге и собственной пластинке стенки кишечника.
Функции:
Ретикулярная соединительная ткань особенно приспособлена для обеспечения прочности и поддержки, поскольку она образует поддерживающий каркас (строму) многих органов.Он также помогает связывать клетки гладкой мускулатуры. Ретикулярные клетки являются фагоцитами и образуют защитный механизм организма.
(D) Пигментная соединительная ткань:
Структура:
Клетки неправильной формы, называемые пигментными клетками (= хроматофорами или меланофорами; рис. 7.29), которые содержат желтовато-коричневые, черные или голубые гранулы пигмента меланина. На самом деле меланин вырабатывается другими клетками, называемыми меланоцитами.Хроматофоры просто фагоцитируют меланин из меланоцитов, как макрофаги.
7.29), которые содержат желтовато-коричневые, черные или голубые гранулы пигмента меланина. На самом деле меланин вырабатывается другими клетками, называемыми меланоцитами.Хроматофоры просто фагоцитируют меланин из меланоцитов, как макрофаги.
Местонахождение:
Пигментированная соединительная ткань присутствует в сосудистой оболочке, цилиарном теле, радужной оболочке глаза и дерме кожи человека.
Функции:
Пигментированная соединительная ткань придает цвет структурам.
(E) Мукоидная соединительная ткань:
В дополнение к вышеупомянутым соединительным тканям слизистая ткань встречается в виде фетальной или эмбриональной соединительной ткани.Он присутствует в пуповине. Наиболее заметным компонентом слизистой ткани является желеобразное вещество, называемое желе Вартсона.
Также присутствуют некоторые нежные коллагеновые волокна и фибробласты примитивного типа. Слизистая ткань (слизистая соединительная ткань) встречается также в стекловидном теле глаза и в гребне петуха.
видов рака | Cancer Research UK
На этой странице рассказывается о различных типах рака в зависимости от типа клетки, из которой он начинается.Вы можете прочитать о
Основные виды рака
Наши тела состоят из миллиардов клеток. Клетки настолько малы, что мы можем увидеть их только под микроскопом.
Клетки объединяются, чтобы составить ткани и органы нашего тела. Они очень похожи. Но в чем-то различаются, потому что органы тела выполняют очень разные функции. Например, нервы и мышцы выполняют разные функции, поэтому клетки имеют разную структуру.
Существует более 200 видов рака, и мы можем классифицировать рак в зависимости от того, где он начинается в организме, например, рак молочной железы или рак легких.
Мы также можем сгруппировать рак по типу клетки, в которой он начинается. Существует 5 основных групп. Это:
- карцинома – этот рак начинается в коже или в тканях, которые выстилают или покрывают внутренние органы.
 Существуют различные подтипы, включая аденокарциному, базально-клеточную карциному, плоскоклеточную карциному и переходно-клеточную карциному .
Существуют различные подтипы, включая аденокарциному, базально-клеточную карциному, плоскоклеточную карциному и переходно-клеточную карциному .
- саркома – этот рак начинается в соединительных или поддерживающих тканях, таких как кости, хрящи, жир, мышцы или кровеносные сосуды
- лейкемия – это рак лейкоцитов.Он начинается в тканях, которые производят клетки крови, таких как костный мозг.
- лимфома и миелома – эти виды рака начинаются в клетках иммунной системы
- рак головного и спинного мозга известен как рак центральной нервной системы
Карциномы
Карциномы начинаются в эпителиальных тканях. Эти ткани:
- покрытие снаружи тела, например кожа
- покрывают и выстилают все органы внутри тела, такие как органы пищеварительной системы.
- выстилают полости тела, такие как внутренняя часть грудной клетки и брюшная полость
Карциномы являются наиболее распространенным типом рака. Они составляют около 85 из каждых 100 случаев рака (85%) в Великобритании.
Они составляют около 85 из каждых 100 случаев рака (85%) в Великобритании.
Существуют различные типы эпителиальных клеток, которые могут развиваться в различные типы карциномы. К ним относятся:
- плоскоклеточный рак
- аденокарцинома
- переходно-клеточная карцинома
- базально-клеточная карцинома
Плоскоклеточный рак
Плоскоклеточный рак начинается с плоскоклеточных клеток.Это плоские клетки, покрывающие поверхность, которые находятся в таких областях, как кожа, слизистая оболочка горла или пищевод (пищевод).
Аденокарцинома
Аденокарциномы начинаются в железистых клетках, называемых аденоматозными клетками. Железистые клетки вырабатывают жидкости, чтобы поддерживать влажность тканей.
Переходно-клеточная карцинома
Переходные клетки — это клетки, которые могут растягиваться по мере расширения органа. Они составляют ткани, называемые переходным эпителием. Примером может служить слизистая оболочка мочевого пузыря.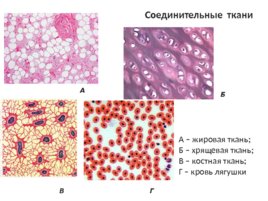 Рак, который начинается в этих клетках, называется переходно-клеточной карциномой.
Рак, который начинается в этих клетках, называется переходно-клеточной карциномой.
Базально-клеточная карцинома
Базальные клетки выстилают самый глубокий слой клеток кожи. Рак, который начинается в этих клетках, называется базально-клеточным раком.
Саркомы
Саркомы начинаются в соединительных тканях. Это поддерживающие ткани тела. К соединительным тканям относятся кости, хрящи, сухожилия и волокнистая ткань, которые поддерживают органы.
Саркомы встречаются гораздо реже, чем карциномы.Существует 2 основных типа:
.- костные саркомы
- саркомы мягких тканей
Они составляют менее 1 из каждых 100 случаев рака (1%), диагностируемых каждый год.
Саркомы костей
Саркомы кости начинаются из костных клеток.
Вы можете прочитать о раке костей.
Саркомы мягких тканей
Саркомы мягких тканей встречаются редко, но наиболее распространенные типы начинаются в хрящах или мышцах.
Хрящ
Рак хряща называется хондросаркомой.
Мышцы
Рак мышечных клеток называется рабдомиосаркомой или лейомиосаркомой.
Вы можете узнать больше о саркомах мягких тканей.
Лейкемии – рак клеток крови
Лейкемия – это рак лейкоцитов. Костный мозг вырабатывает слишком много лейкоцитов. Клетки крови не полностью сформированы и поэтому не работают должным образом. Аномальные клетки накапливаются в крови.
Лейкемии встречаются редко. Они составляют только 3 из 100 всех случаев рака (3%).Но они являются наиболее распространенным типом рака у детей.
Перейдите к нашей информации о различных типах лейкемии.
Лимфомы и миеломы
Другими типами рака являются лимфомы и миеломы. Это раковые заболевания лимфатической системы. Лимфатическая система представляет собой систему трубок и желез в организме, которая фильтрует жидкости организма и борется с инфекцией.
Вы можете прочитать больше о лимфатической системе и о том, как на нее может повлиять рак.
Лимфомы
Лимфома — это рак, который начинается в лимфатических узлах или клетках лимфатической системы.Лимфатическая система проходит через все тело, поэтому лимфома может возникнуть практически в любом месте.
Это происходит потому, что некоторые лейкоциты (лимфоциты) лимфатической системы начинают делиться ненормальным образом. И не умирайте, как они должны. Эти клетки начинают делиться до того, как станут полностью выращенными (созревшими), поэтому они не могут бороться с инфекцией.
Аномальные лимфоциты начинают собираться в лимфатических узлах или других местах, таких как костный мозг или селезенка. Затем они могут перерасти в опухоли.
Лимфомы составляют около 5 из каждых 100 случаев рака (5%) в Великобритании.
Вы можете узнать о лимфомах.
Миелома
Миелома – это рак, который начинается в плазматических клетках. Плазматические клетки – это разновидность лейкоцитов, образующихся в костном мозге. Они вырабатывают антитела, также называемые иммуноглобулинами, для борьбы с инфекцией.
Плазматические клетки – это разновидность лейкоцитов, образующихся в костном мозге. Они вырабатывают антитела, также называемые иммуноглобулинами, для борьбы с инфекцией.
Плазматические клетки могут стать аномальными и бесконтрольно размножаться. Они вырабатывают тип антител, который не работает должным образом для борьбы с инфекцией.
Миелома составляет примерно 1 из каждых 100 случаев рака (1%) в Великобритании.
Вы можете узнать больше о миеломе.
Рак головного и спинного мозга
Рак может начаться в клетках головного или спинного мозга. Мозг управляет телом, посылая электрические сигналы по нервным волокнам. Волокна выходят из головного мозга и соединяются вместе, образуя спинной мозг, который также передает сообщения от тела в мозг.
Головной и спинной мозг образуют центральную нервную систему.Мозг состоит из миллиардов нервных клеток, называемых нейронами. Он также содержит особые клетки соединительной ткани, называемые глиальными клетками, которые поддерживают нервные клетки.
Наиболее распространенный тип опухоли головного мозга развивается из глиальных клеток. Называется глиома. Некоторые опухоли, которые начинаются в головном или спинном мозге, не являются раковыми (доброкачественными) и растут очень медленно. Другие являются раковыми и имеют тенденцию к росту и распространению.
Опухоли головного и спинного мозга составляют примерно 3 из каждых 100 случаев рака (3%) в Великобритании.
Вы можете прочитать подробнее об опухолях головного и спинного мозга.
Фибробласты и их трансформации: Семейство клеток соединительной ткани — Молекулярная биология клетки
Многие из дифференцированных клеток взрослого организма можно сгруппировать в семейства, члены которых тесно связаны между собой по происхождению и характеру. Важным примером является семейство клеток соединительной ткани, члены которого не только родственны, но и необычайно взаимопревращаемы. Семейство включает фибробластов , хрящевых клеток и костных клеток , все из которых специализируются на секреции коллагенового внеклеточного матрикса и совместно отвечают за архитектурный каркас тела.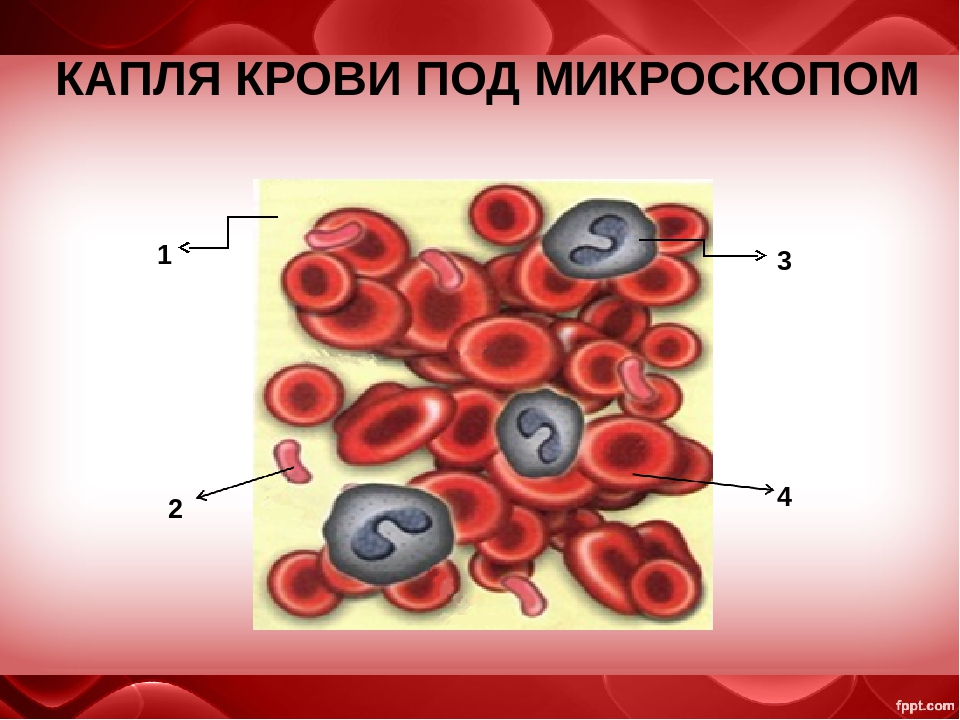 Семейство соединительной ткани также включает жировых клеток и гладкомышечных клеток . Эти типы клеток и взаимопревращения, которые, как считается, происходят между ними, проиллюстрированы на рис. Клетки соединительной ткани играют центральную роль в поддержании и восстановлении почти каждой ткани и органа, и адаптивность их дифференцированного характера является важной чертой ответов на многие типы повреждений.
Семейство соединительной ткани также включает жировых клеток и гладкомышечных клеток . Эти типы клеток и взаимопревращения, которые, как считается, происходят между ними, проиллюстрированы на рис. Клетки соединительной ткани играют центральную роль в поддержании и восстановлении почти каждой ткани и органа, и адаптивность их дифференцированного характера является важной чертой ответов на многие типы повреждений.
Рисунок 22-45
Семейство клеток соединительной ткани. Стрелки показывают взаимопревращения, которые, как считается, происходят в семье. Для простоты фибробласт показан как отдельный тип клеток, но на самом деле неизвестно, сколько типов фибробластов существует и (подробнее…)
Фибробласты меняют свой характер в ответ на химические сигналы
Фибробласты кажутся наименее специализированные клетки в семействе соединительной ткани. Они рассеяны в соединительной ткани по всему телу, где секретируют нежесткий внеклеточный матрикс, богатый коллагеном типа I и/или типа III, как обсуждалось в главе 19.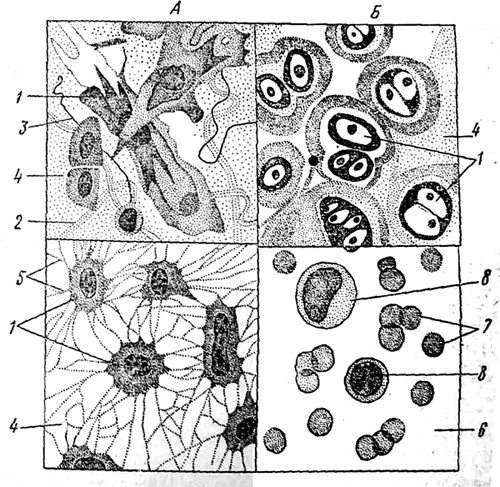 Когда ткань повреждена, фибробласты поблизости пролиферируют, мигрируют в рану и производят большое количество коллагенового матрикса, который помогает изолировать и восстанавливать поврежденную ткань. Их способность процветать перед лицом травм, а также их одиночный образ жизни могут объяснить, почему фибробласты являются клетками, которые легче всего выращивать в культуре — особенность, которая сделала их любимым объектом для клеточных биологических исследований.
Когда ткань повреждена, фибробласты поблизости пролиферируют, мигрируют в рану и производят большое количество коллагенового матрикса, который помогает изолировать и восстанавливать поврежденную ткань. Их способность процветать перед лицом травм, а также их одиночный образ жизни могут объяснить, почему фибробласты являются клетками, которые легче всего выращивать в культуре — особенность, которая сделала их любимым объектом для клеточных биологических исследований.
Рисунок 22-46
Фибробласт. (A) Фазово-контрастная микрофотография фибробластов в культуре.(B) На этих рисунках живой фибробластоподобной клетки в прозрачном хвосте головастика показаны изменения ее формы и положения в последующие дни. Обратите внимание, что в то время как фибробласты (подробнее…)
Как указано в , фибробласты также кажутся наиболее универсальными клетками соединительной ткани, демонстрируя замечательную способность дифференцироваться в другие члены семейства. Однако существуют неопределенности относительно их взаимопревращений. Убедительные доказательства указывают на то, что фибробласты в разных частях тела внутренне различны, и между ними могут быть различия даже в одной области.«Зрелые» фибробласты с меньшей способностью к трансформации могут, например, существовать бок о бок с «незрелыми» фибробластами (часто называемыми мезенхимальными клетками), которые могут развиваться в различные типы зрелых клеток.
Убедительные доказательства указывают на то, что фибробласты в разных частях тела внутренне различны, и между ними могут быть различия даже в одной области.«Зрелые» фибробласты с меньшей способностью к трансформации могут, например, существовать бок о бок с «незрелыми» фибробластами (часто называемыми мезенхимальными клетками), которые могут развиваться в различные типы зрелых клеток.
Стромальные клетки костного мозга, упомянутые ранее, представляют собой хороший пример универсальности соединительной ткани. Эти клетки, которые можно рассматривать как разновидность фибробластов, могут быть выделены из костного мозга и размножены в культуре. Таким образом, из отдельных стромальных клеток предков можно получить большие клоны потомства.В соответствии с сигнальными белками, добавляемыми в культуральную среду, члены такого клона могут либо продолжать пролиферировать, продуцируя больше клеток того же типа, либо могут дифференцироваться в жировые клетки, хрящевые клетки или костные клетки. Из-за их самообновляющегося мультипотентного характера они обозначаются как мезенхимальные стволовые клетки .
Из-за их самообновляющегося мультипотентного характера они обозначаются как мезенхимальные стволовые клетки .
Фибробласты из кожи разные. Помещенные в одинаковые условия культивирования, они не проявляют одинаковой пластичности. Однако их тоже можно заставить изменить свой характер.Например, при заживании раны они изменяют экспрессию своего гена актина и приобретают некоторые из сократительных свойств гладкомышечных клеток, тем самым помогая сближать края раны; такие клетки называются миофибробластами . Более драматично, если препарат костного матрикса, полученный путем измельчения кости в мелкий порошок и растворения твердого минерального компонента, имплантируют в дермальный слой кожи, некоторые клетки (вероятно, фибробласты) трансформируются в хрящевые клетки. , а чуть позже другие трансформируются в костные клетки, тем самым создавая небольшой костный комок.Эти эксперименты позволяют предположить, что компоненты внеклеточного матрикса могут сильно влиять на дифференцировку клеток соединительной ткани.
Мы увидим, что подобные преобразования клеток важны для естественного восстановления сломанных костей. Фактически костный матрикс содержит высокие концентрации нескольких сигнальных белков, которые могут влиять на поведение клеток соединительной ткани. К ним относятся члены суперсемейства TGFβ, включая BMP и сам TGFβ. Эти факторы являются мощными регуляторами роста, дифференцировки и синтеза матрикса клетками соединительной ткани, оказывая различные действия в зависимости от типа клетки-мишени и комбинации других факторов и присутствующих компонентов матрикса.При введении живому животному они могут индуцировать образование хряща, кости или волокнистого матрикса в зависимости от места и обстоятельств инъекции. TGFβ особенно важен при заживлении ран, где он стимулирует превращение фибробластов в миофибробласты и способствует образованию богатой коллагеном рубцовой ткани, которая придает зажившей ране прочность.
Внеклеточный матрикс может влиять на дифференцировку клеток соединительной ткани, влияя на форму и прикрепление клеток
Внеклеточный матрикс может влиять на дифференцированное состояние клеток соединительной ткани посредством физических и химических эффектов. Это было показано в исследованиях культивируемых хрящевых клеток или хондроцитов. В соответствующих условиях культивирования эти клетки пролиферируют и сохраняют свой дифференцированный характер, продолжая в течение многих клеточных поколений синтезировать большие количества очень своеобразного хрящевого матрикса, которым они себя окружают. Если, однако, клетки поддерживают при относительно низкой плотности и остаются в виде монослоя на чашке для культивирования, происходит трансформация. Они теряют свою характерную округлую форму, уплощаются на субстрате и перестают образовывать хрящевой матрикс: они перестают вырабатывать коллаген II типа, характерный для хрящей, и начинают вырабатывать коллаген I типа, характерный для фибробластов.К концу месяца в культуре почти все клетки хряща переключают экспрессию гена коллагена и приобретают вид фибробластов. Биохимические изменения должны происходить резко, так как очень немногие клетки производят оба типа коллагена одновременно.
Это было показано в исследованиях культивируемых хрящевых клеток или хондроцитов. В соответствующих условиях культивирования эти клетки пролиферируют и сохраняют свой дифференцированный характер, продолжая в течение многих клеточных поколений синтезировать большие количества очень своеобразного хрящевого матрикса, которым они себя окружают. Если, однако, клетки поддерживают при относительно низкой плотности и остаются в виде монослоя на чашке для культивирования, происходит трансформация. Они теряют свою характерную округлую форму, уплощаются на субстрате и перестают образовывать хрящевой матрикс: они перестают вырабатывать коллаген II типа, характерный для хрящей, и начинают вырабатывать коллаген I типа, характерный для фибробластов.К концу месяца в культуре почти все клетки хряща переключают экспрессию гена коллагена и приобретают вид фибробластов. Биохимические изменения должны происходить резко, так как очень немногие клетки производят оба типа коллагена одновременно.
Несколько линий доказательств предполагают, что биохимические изменения индуцируются, по крайней мере частично, изменением формы и прикрепления клеток.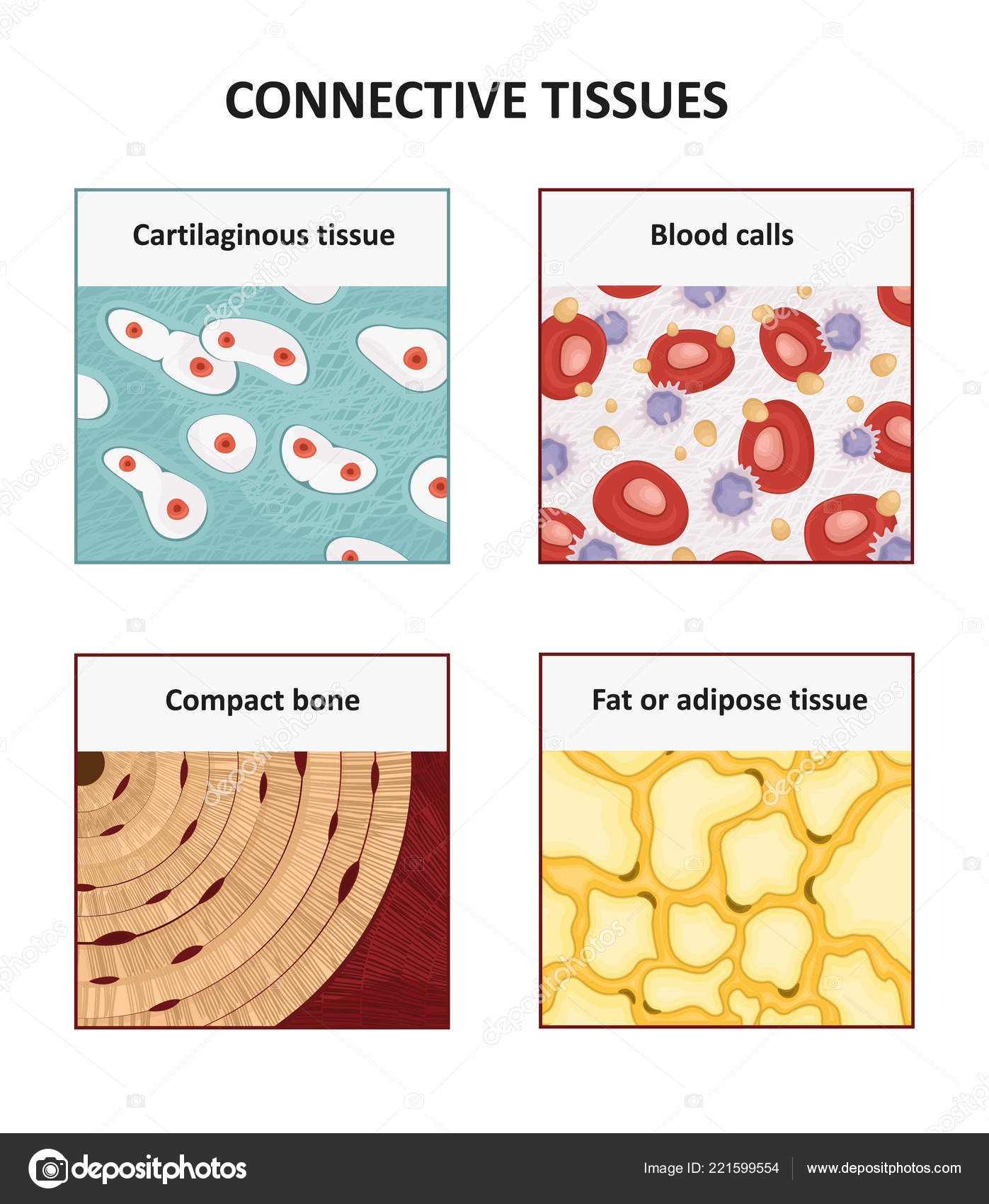 Хрящевые клетки, которые приобрели фибробластоподобный характер, например, можно аккуратно отделить от чашки для культивирования и перенести в чашку с агарозой.Образуя вокруг них гель, агароза удерживает клетки в подвешенном состоянии без какого-либо прикрепления к субстрату, заставляя их принимать округлую форму. В этих условиях клетки быстро возвращаются к характеру хондроцитов и снова начинают вырабатывать коллаген II типа. Форма и закрепление клеток могут контролировать экспрессию генов посредством внутриклеточных сигналов, генерируемых при фокальных контактах интегринами, действующими как рецепторы матрикса, как обсуждалось в главе 19.
Хрящевые клетки, которые приобрели фибробластоподобный характер, например, можно аккуратно отделить от чашки для культивирования и перенести в чашку с агарозой.Образуя вокруг них гель, агароза удерживает клетки в подвешенном состоянии без какого-либо прикрепления к субстрату, заставляя их принимать округлую форму. В этих условиях клетки быстро возвращаются к характеру хондроцитов и снова начинают вырабатывать коллаген II типа. Форма и закрепление клеток могут контролировать экспрессию генов посредством внутриклеточных сигналов, генерируемых при фокальных контактах интегринами, действующими как рецепторы матрикса, как обсуждалось в главе 19.
Для большинства типов клеток, и особенно для клеток соединительной ткани, прикрепление зависит от окружающего матрикса, который обычно производится самой клеткой.Таким образом, клетка может создать среду, которая затем воздействует на клетку, усиливая ее дифференцированное состояние. Кроме того, внеклеточный матрикс, который секретирует клетка, формирует часть среды как для своих соседей, так и для самой клетки, и, таким образом, имеет тенденцию заставлять соседние клетки дифференцироваться таким же образом (см.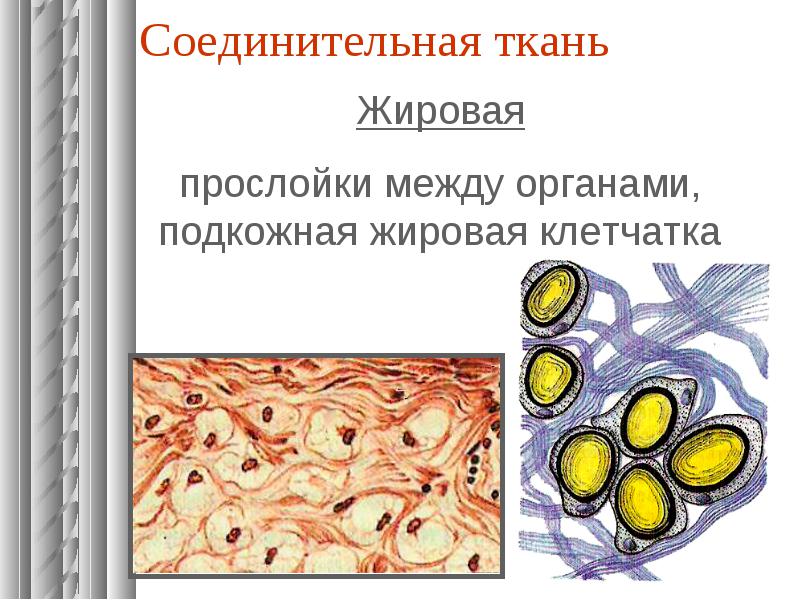 ). Группа хондроцитов, образующих узелок хряща, например, либо в развивающемся теле, либо в чашке для культивирования, может увеличиваться за счет превращения соседних фибробластов в хондроциты.
). Группа хондроцитов, образующих узелок хряща, например, либо в развивающемся теле, либо в чашке для культивирования, может увеличиваться за счет превращения соседних фибробластов в хондроциты.
Жировые клетки могут развиваться из фибробластов
Жировые клетки, или адипоциты, также происходят из фибробластоподобных клеток как во время нормального развития млекопитающих, так и при различных патологических состояниях. Например, при мышечной дистрофии, когда мышечные клетки отмирают, они постепенно замещаются жировой соединительной тканью, вероятно, путем преобразования местных фибробластов. Дифференцировка жировых клеток (нормальная или патологическая) начинается с экспрессии двух семейств белков, регулирующих гены: семейства C/EBP (CCAAT/энхансер-связывающий белок) и семейства PPAR (рецептор, активируемый пролифератором пероксисом), особенно PPARγ.Подобно семействам MyoD и MEF2 в развитии скелетных мышц, белки C/EBP и PPARγ управляют и поддерживают экспрессию друг друга посредством различных петель перекрестного и ауторегуляторного контроля. Они работают вместе, чтобы контролировать экспрессию других генов, характерных для адипоцитов.
Они работают вместе, чтобы контролировать экспрессию других генов, характерных для адипоцитов.
Производство ферментов для импорта жирных кислот и глюкозы и для синтеза жира приводит к накоплению капель жира, состоящих в основном из триацилглицеринов (см. ). Затем они сливаются и увеличиваются до тех пор, пока клетка не станет сильно растянутой (до 120 мкм в диаметре) с тонким ободком цитоплазмы вокруг массы липидов (и ).Липазы также вырабатываются в жировых клетках, что дает им возможность обратить вспять процесс накопления липидов путем расщепления триацилглицеролов на жирные кислоты, которые могут секретироваться для потребления другими клетками. Жировая клетка может изменить свой объем в тысячу раз по мере накопления и высвобождения липидов.
Рисунок 22-47
Развитие жировой клетки. Фибробластоподобная клетка-предшественник превращается в зрелую жировую клетку путем накопления и слияния липидных капель.Процесс является по меньшей мере частично обратимым, как указано стрелками . Клетки в начале и (далее…)
Клетки в начале и (далее…)
Рисунок 22-48
Жировые клетки. На этой электронной микрофотографии с малым увеличением показаны части двух жировых клеток. Нейтрофильная клетка, которая присутствует в соседней соединительной ткани, создает ощущение масштаба; каждая из жировых клеток более чем в 10 раз больше, чем нейтрофилы (подробнее…)
Лептин, секретируемый жировыми клетками, обеспечивает отрицательную обратную связь, препятствующую приему пищи
Почти у всех животных в естественных условиях запасы пищи непостоянны и непредсказуемы.Жировые клетки играют жизненно важную роль в хранении запасов питательных веществ во времена изобилия и высвобождении их во времена нехватки. Таким образом, для функции жировой ткани важно, чтобы ее количество регулировалось на протяжении всей жизни в соответствии с поступлением питательных веществ. Для наших предков это было благословением; в сытой половине современного мира она стала еще и проклятием. В Соединенных Штатах, например, подсчитано, что более 30% населения страдают от ожирения, определяемого как индекс массы тела (вес/рост 2 ) более 30 кг/м 2 , что эквивалентно примерно 30% выше идеального веса.
Нелегко определить, в какой степени изменения количества жировой ткани зависят от изменений количества жировых клеток, а не от изменений размера жировых клеток. Изменения в размере клеток, вероятно, являются основным фактором у нормальных взрослых людей, не страдающих ожирением, но, по крайней мере, при тяжелом ожирении количество жировых клеток также увеличивается. Факторы, которые стимулируют рекрутирование новых жировых клеток, изучены недостаточно, хотя считается, что они включают гормон роста и ИФР-1 (инсулиноподобный фактор роста-1).Однако ясно, что увеличение или уменьшение размера жировых клеток напрямую регулируется уровнями циркулирующих питательных веществ и гормонов, таких как инсулин, которые отражают уровни питательных веществ. Таким образом, превышение потребления пищи над расходом энергии напрямую влияет на накопление жировой ткани.
Но как регулируются сами потребление пищи и расход энергии? Взрослый человек съедает около миллиона килокалорий в год, что эквивалентно примерно 200 кг чистого жира. Ясно, что если мы не хотим безнадежно толстеть или безнадежно худеть в течение всей жизни, должны существовать механизмы контроля, позволяющие регулировать наше питание и расход энергии в долгосрочной перспективе в соответствии с количеством наших жировых запасов.Ключевым сигналом является белковый гормон под названием лептин , который циркулирует в кровотоке. Мутантные мыши, у которых отсутствует лептин или соответствующий лептиновый рецептор, очень толстые (14). Мутации в одних и тех же генах иногда встречаются у человека, хотя и очень редко. Последствия схожи: постоянный голод, переедание и парализующее ожирение.
Ясно, что если мы не хотим безнадежно толстеть или безнадежно худеть в течение всей жизни, должны существовать механизмы контроля, позволяющие регулировать наше питание и расход энергии в долгосрочной перспективе в соответствии с количеством наших жировых запасов.Ключевым сигналом является белковый гормон под названием лептин , который циркулирует в кровотоке. Мутантные мыши, у которых отсутствует лептин или соответствующий лептиновый рецептор, очень толстые (14). Мутации в одних и тех же генах иногда встречаются у человека, хотя и очень редко. Последствия схожи: постоянный голод, переедание и парализующее ожирение.
Рисунок 22-49
Последствия дефицита лептина. Здесь нормальные мыши сравниваются с мышами, имеющими мутацию гена ожирения, который кодирует лептин.Лептин-дефицитный мутант не может ограничивать себя в еде и становится гротескно толстым (в три раза тяжелее нормального (подробнее…)
Лептин обычно вырабатывается жировыми клетками; чем они больше, тем больше они производят. Лептин действует на многие ткани и, в частности, в головной мозг, на клетки в тех областях гипоталамуса, которые регулируют пищевое поведение.В мозгу эффект заключается в уменьшении чувства голода и отказе от еды, что приводит к уменьшению количества жировой ткани.Таким образом, лептин , подобно миостатину, высвобождаемому из мышечных клеток, обеспечивает механизм отрицательной обратной связи для регуляции роста ткани, которая его секретирует.
Лептин действует на многие ткани и, в частности, в головной мозг, на клетки в тех областях гипоталамуса, которые регулируют пищевое поведение.В мозгу эффект заключается в уменьшении чувства голода и отказе от еды, что приводит к уменьшению количества жировой ткани.Таким образом, лептин , подобно миостатину, высвобождаемому из мышечных клеток, обеспечивает механизм отрицательной обратной связи для регуляции роста ткани, которая его секретирует.
У большинства людей с ожирением уровень лептина в кровотоке постоянно высок. Хотя лептиновые рецепторы присутствуют и функционируют, влияние лептина на потребление пищи подавляется другими влияниями, которые плохо изучены.
Кость постоянно реконструируется клетками внутри нее
Кость представляет собой очень плотную специализированную форму соединительной ткани, которая настолько отличается от жировой ткани, хотя и тесно связана с ней по происхождению. Подобно армированному бетону, костный матрикс преимущественно представляет собой смесь жестких волокон (фибриллы коллагена I типа), которые сопротивляются растягивающим усилиям, и твердых частиц (фосфат кальция в виде кристаллов гидроксиапатита), которые сопротивляются сжатию. Объем, занимаемый коллагеном, почти равен объему, занимаемому фосфатом кальция. Коллагеновые фибриллы во взрослой кости расположены в виде правильных фанероподобных слоев, при этом фибриллы в каждом слое лежат параллельно друг другу, но под прямым углом к фибриллам в слоях с обеих сторон.
Объем, занимаемый коллагеном, почти равен объему, занимаемому фосфатом кальция. Коллагеновые фибриллы во взрослой кости расположены в виде правильных фанероподобных слоев, при этом фибриллы в каждом слое лежат параллельно друг другу, но под прямым углом к фибриллам в слоях с обеих сторон.
При всей своей жесткости кость ни в коем случае не является постоянной и неизменной тканью. Через твердый внеклеточный матрикс проходят каналы и полости, занятые живыми клетками, на долю которых приходится около 15% массы компактной кости.Эти клетки участвуют в непрерывном процессе ремоделирования: один класс клеток (остеокласты , родственные макрофагам) разрушает старый костный матрикс, а другой класс (остеобласты , родственные фибробластам) откладывает новый костный матрикс. Этот механизм обеспечивает непрерывный оборот и замену матрицы внутри кости.
В отличие от мягких тканей, которые могут расти за счет внутреннего расширения, кость может расти только за счет аппозиции, то есть за счет отложения дополнительного матрикса и клеток на свободных поверхностях существующей кости. Во время развития этот процесс должен происходить в координации с ростом других тканей таким образом, чтобы структура тела могла увеличиваться без радикального нарушения его пропорций. Для большей части скелета, и в частности для длинных костей конечностей и туловища, скоординированный рост достигается комплексной стратегией. Набор мельчайших «масштабных моделей» этих костей сначала формируется из хрящей. Затем каждая масштабная модель растет, и по мере формирования нового хряща старый хрящ заменяется костью.Рост и эрозия хряща и отложение кости настолько искусно координируются во время развития, что взрослая кость, хотя она может достигать полуметра в длину, имеет почти ту же форму, что и первоначальная хрящевая модель, длина которой не превышала нескольких миллиметров.
Во время развития этот процесс должен происходить в координации с ростом других тканей таким образом, чтобы структура тела могла увеличиваться без радикального нарушения его пропорций. Для большей части скелета, и в частности для длинных костей конечностей и туловища, скоординированный рост достигается комплексной стратегией. Набор мельчайших «масштабных моделей» этих костей сначала формируется из хрящей. Затем каждая масштабная модель растет, и по мере формирования нового хряща старый хрящ заменяется костью.Рост и эрозия хряща и отложение кости настолько искусно координируются во время развития, что взрослая кость, хотя она может достигать полуметра в длину, имеет почти ту же форму, что и первоначальная хрящевая модель, длина которой не превышала нескольких миллиметров.
Дефектный рост хряща во время развития длинных костей в результате доминантной мутации в гене, кодирующем рецептор FGF (FGFR3), является причиной самой распространенной формы карликовости, известной как ахондроплазия (). И наоборот, остеобласты отсутствуют у людей с мутациями, которые нарушают выработку регуляторного белка гена (называемого CBFA1), специально необходимого для дифференцировки остеобластов: мыши, гомозиготные по этому генетическому дефекту, рождаются со скелетом, состоящим исключительно из хрящей, и в результате умирают вскоре после рождения. .
И наоборот, остеобласты отсутствуют у людей с мутациями, которые нарушают выработку регуляторного белка гена (называемого CBFA1), специально необходимого для дифференцировки остеобластов: мыши, гомозиготные по этому генетическому дефекту, рождаются со скелетом, состоящим исключительно из хрящей, и в результате умирают вскоре после рождения. .
Рисунок 22-50
Ахондроплазия. Этот тип карликовости встречается с частотой один на 10 000–100 000 рождений; более чем в 99% случаев это вызвано мутацией в идентичном участке генома, соответствующем аминокислоте 380 в FGF-рецепторе-3 (глицин в (больше…)
Остеобласты секретируют костный матрикс, а остеокласты разрушают его
Хрящ — простая ткань, состоящая из клеток одного типа — хондроцитов, заключенных в более или менее однородный матрикс. Хрящевой матрикс деформируется, и ткань растет, расширяясь по мере того, как хондроциты делятся и секретируют больше матрикса (4). Кость более сложная. Костный матрикс секретируется остеобластами, которые лежат на поверхности существующего матрикса и откладывают на него свежие слои кости. Некоторые из остеобластов остаются свободными на поверхности, в то время как другие постепенно внедряются в собственный секрет.Этот свежеобразованный материал (состоящий в основном из коллагена I типа) называется остеоидом . Он быстро превращается в твердый костный матрикс за счет отложения в нем кристаллов фосфата кальция. Попав в твердый матрикс, исходная костеобразующая клетка, называемая теперь остеоцитом , не имеет возможности делиться, хотя продолжает секретировать дополнительный матрикс в небольших количествах вокруг себя. Остеоцит, как и хондроцит, занимает небольшую полость, или лакуну , в матриксе, но в отличие от хондроцита не изолирован от своих собратьев.Крошечные каналы, или канальцев , расходятся от каждой лакуны и содержат клеточные отростки резидентного остеоцита, что позволяет ему формировать щелевые соединения с соседними остеоцитами (11). Хотя сети остеоцитов сами по себе не секретируют и не разрушают существенных количеств матрикса, они, вероятно, играют роль в контроле активности клеток, которые это делают.
Некоторые из остеобластов остаются свободными на поверхности, в то время как другие постепенно внедряются в собственный секрет.Этот свежеобразованный материал (состоящий в основном из коллагена I типа) называется остеоидом . Он быстро превращается в твердый костный матрикс за счет отложения в нем кристаллов фосфата кальция. Попав в твердый матрикс, исходная костеобразующая клетка, называемая теперь остеоцитом , не имеет возможности делиться, хотя продолжает секретировать дополнительный матрикс в небольших количествах вокруг себя. Остеоцит, как и хондроцит, занимает небольшую полость, или лакуну , в матриксе, но в отличие от хондроцита не изолирован от своих собратьев.Крошечные каналы, или канальцев , расходятся от каждой лакуны и содержат клеточные отростки резидентного остеоцита, что позволяет ему формировать щелевые соединения с соседними остеоцитами (11). Хотя сети остеоцитов сами по себе не секретируют и не разрушают существенных количеств матрикса, они, вероятно, играют роль в контроле активности клеток, которые это делают.
Рисунок 22-51
Рост хряща. Ткань расширяется по мере того, как хондроциты делятся и создают больше матрикса.Свежесинтезированная матрица, которой окружает себя каждая клетка, закрашена темно-зеленым цветом . Хрящ также может расти за счет рекрутирования фибробластов из окружающей среды (подробнее…)
Рисунок 22-52
Отложение костного матрикса остеобластами. Остеобласты, выстилающие поверхность кости, секретируют органический матрикс кости (остеоид) и превращаются в остеоциты по мере того, как внедряются в этот матрикс. Матрица кальцифицируется вскоре после отложения. (подробнее…)
В то время как костный матрикс откладывается остеобластами, он разрушается остеокластами ().Эти крупные многоядерные клетки происходят, как и макрофаги, из гемопоэтических стволовых клеток костного мозга. Клетки-предшественники высвобождаются в виде моноцитов в кровоток и собираются в местах резорбции костей, где сливаются с образованием многоядерных остеокластов, которые прикрепляются к поверхностям костного матрикса и разъедают его. Остеокласты способны проникать глубоко в вещество компактной кости, образуя полости, которые затем заполняются другими клетками. Кровеносный капилляр растет вниз по центру такого туннеля, а стенки туннеля выстилаются слоем остеобластов (4).Чтобы создать фанероподобную структуру компактной кости, эти остеобласты откладывают концентрические слои нового матрикса, которые постепенно заполняют полость, оставляя только узкий канал, окружающий новый кровеносный сосуд. Многие из остеобластов захватываются костным матриксом и выживают в виде концентрических колец остеоцитов. В то время как одни туннели заполняются костью, другие пробуриваются остеокластами, прорезая старые концентрические системы. Последствия этого постоянного ремоделирования прекрасно показаны в многослойных структурах матрикса, наблюдаемых в компактной кости (11).
Остеокласты способны проникать глубоко в вещество компактной кости, образуя полости, которые затем заполняются другими клетками. Кровеносный капилляр растет вниз по центру такого туннеля, а стенки туннеля выстилаются слоем остеобластов (4).Чтобы создать фанероподобную структуру компактной кости, эти остеобласты откладывают концентрические слои нового матрикса, которые постепенно заполняют полость, оставляя только узкий канал, окружающий новый кровеносный сосуд. Многие из остеобластов захватываются костным матриксом и выживают в виде концентрических колец остеоцитов. В то время как одни туннели заполняются костью, другие пробуриваются остеокластами, прорезая старые концентрические системы. Последствия этого постоянного ремоделирования прекрасно показаны в многослойных структурах матрикса, наблюдаемых в компактной кости (11).
Рисунок 22-53
Остеокласт показан в разрезе. Эта гигантская многоядерная клетка разрушает костный матрикс. «Волнистая кайма» является местом секреции кислот (для растворения костных минералов) и гидролаз (для переваривания органических компонентов матрикса).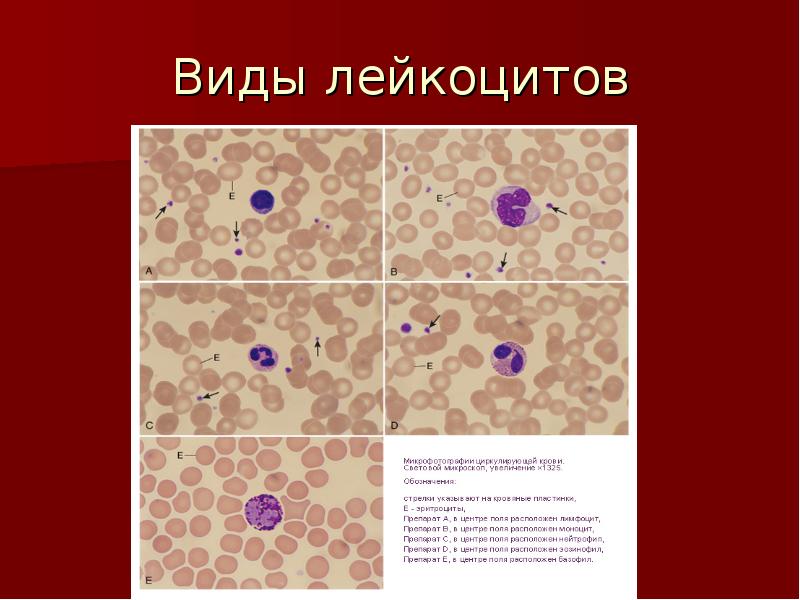 (подробнее…)
(подробнее…)
Рисунок 22-54
Ремоделирование компактной кости. Остеокласты, действующие вместе небольшой группой, прокладывают туннель через старую кость, продвигаясь со скоростью около 50 мкм в день. Остеобласты входят в туннель позади них, выстилают его стенки и начинают формировать новую кость (подробнее…)
Рисунок 22-55
Поперечный срез компактной наружной части длинной кости. На микрофотографии показаны очертания туннелей, образованных остеокластами, а затем заполненных остеобластами во время последовательных раундов ремоделирования кости. Срез подготовлен шлифовкой. (подробнее…)
В результате ремоделирования кости наделяются замечательной способностью приспосабливаться к своей структуре в ответ на долговременные изменения возлагаемой на них нагрузки. Это адаптивное поведение подразумевает, что отложение и эрозия матрицы каким-то образом контролируются локальными механическими напряжениями, но задействованные механизмы непонятны.Костные клетки секретируют сигнальные белки, которые захватываются матриксом, и вполне вероятно, что они высвобождаются, когда матрикс деградирует или подвергается соответствующему стрессу.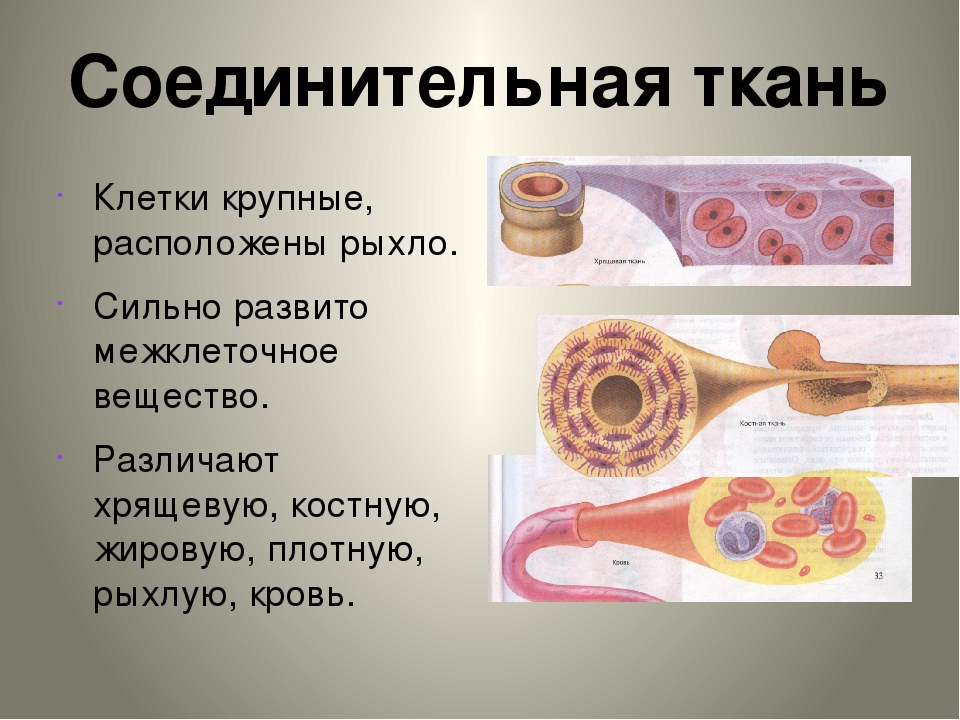 Высвобожденные белки, особенно члены подсемейства BMP белков TGFβ, могут помочь управлять процессом ремоделирования.
Высвобожденные белки, особенно члены подсемейства BMP белков TGFβ, могут помочь управлять процессом ремоделирования.
Ремоделирование сопряжено с риском: дефекты в его контроле могут привести к остеопорозу, где наблюдается чрезмерная эрозия костного матрикса и ослабление кости, или к противоположному состоянию, остеопетрозу, когда кость становится чрезмерно толстой и плотный.
Во время развития хрящ разрушается остеокластами, освобождая место для кости
Считается, что замена хряща костью в ходе развития также зависит от активности остеокластов. По мере созревания хряща его клетки в определенных областях значительно увеличиваются за счет окружающего матрикса, а сам матрикс, как и кость, минерализуется за счет отложения кристаллов фосфата кальция. Набухшие хондроциты отмирают, оставляя большие пустые полости.Остеокласты и кровеносные сосуды проникают в полости и разрушают остаточный хрящевой матрикс, в то время как остеобласты, следующие за ними, начинают откладывать костный матрикс. Единственный сохранившийся остаток хряща во взрослой длинной кости представляет собой тонкий слой, который образует гладкое покрытие на поверхности костей в местах сочленения одной кости с другой.
Единственный сохранившийся остаток хряща во взрослой длинной кости представляет собой тонкий слой, который образует гладкое покрытие на поверхности костей в местах сочленения одной кости с другой.
Рисунок 22-56
Развитие длинной кости. Длинные кости, такие как бедренная или плечевая, развиваются из миниатюрной модели хряща.Необызвествленный хрящ показан светло-зеленым цветом , кальцифицированный хрящ темно-зеленым цветом , кость черным цветом , а кровеносные сосуды красным цветом . Хрящ (подробнее…)
Однако некоторые клетки, способные формировать новый хрящ, сохраняются в соединительной ткани, окружающей кость. Если кость сломана, клетки по соседству с переломом восстанавливают ее путем своего рода повторения исходного эмбрионального процесса: сначала откладывается хрящ, чтобы перекрыть щель, а затем замещается костью.
Способность к самовосстановлению, ярко иллюстрируемая тканями скелета, является свойством живых структур, не имеющим аналогов среди современных искусственных объектов.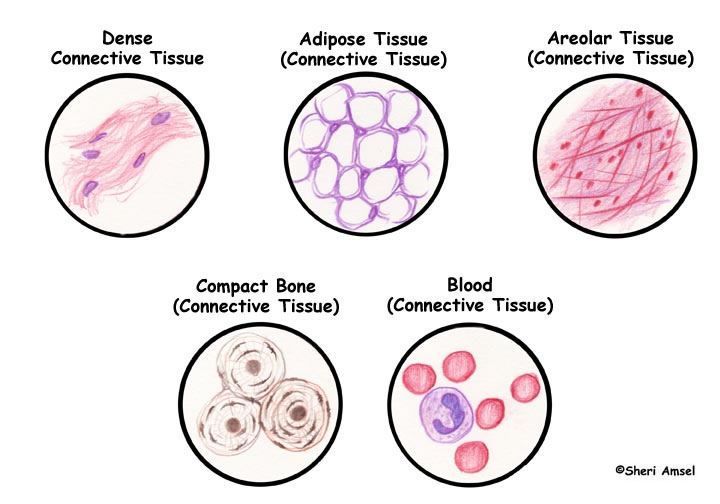
Резюме
Семейство клеток соединительной ткани включает фибробласты, хрящевые клетки, костные клетки, жировые клетки и клетки гладкой мускулатуры. Некоторые классы фибробластов, по-видимому, способны трансформироваться в любых других членов семейства. Эти трансформации типа клеток соединительной ткани регулируются составом окружающего внеклеточного матрикса, формой клеток, гормонами и факторами роста.В то время как основной функцией большинства членов семейства является секреция внеклеточного матрикса, жировые клетки служат местами хранения жира. Количество жировой ткани частично регулируется отрицательной обратной связью: жировые клетки выделяют гормон лептин, который действует в мозге, снижая аппетит, что приводит к уменьшению жировой ткани.
Хрящ и кость состоят из клеток, встроенных в твердый матрикс. Матрица хряща деформируема, поэтому ткань может расти за счет набухания, тогда как кость жесткая и может расти только за счет прилегания.Кость подвергается постоянному ремоделированию, благодаря которому она может адаптироваться к нагрузке, которую она несет; ремоделирование зависит от комбинированного действия остеокластов, которые разрушают матрикс, и остеобластов, которые его секретируют.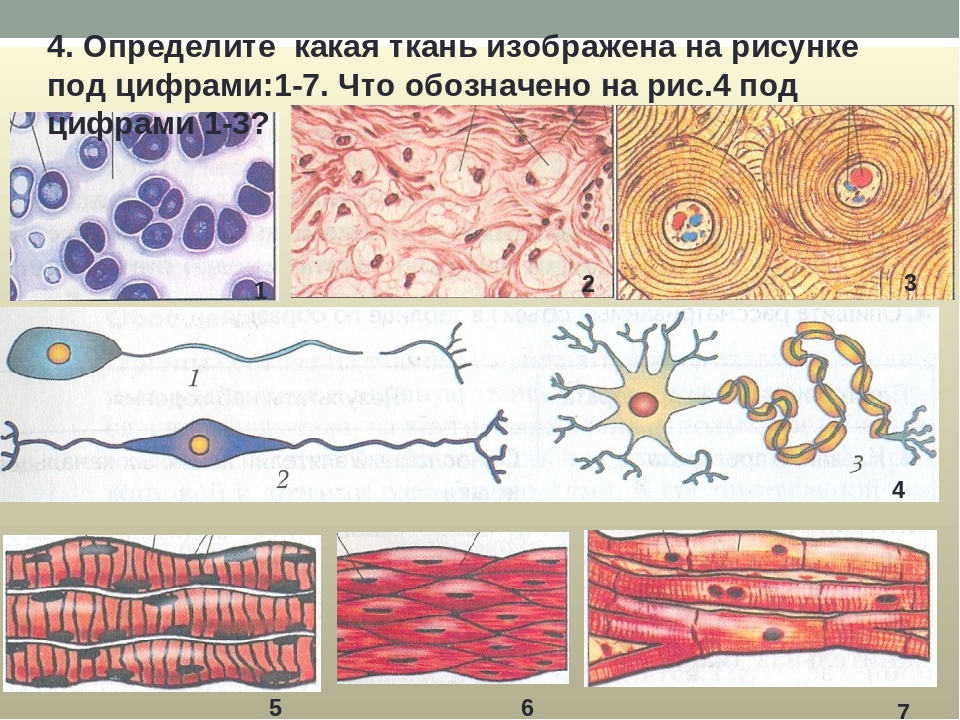 Некоторые остеобласты захватываются матриксом в виде остеоцитов и играют роль в регуляции оборота костного матрикса. Большинство длинных костей развиваются из миниатюрных хрящевых «моделей», которые по мере роста служат шаблонами для отложения кости за счет комбинированного действия остеобластов и остеокластов.Точно так же при восстановлении перелома кости у взрослых щель сначала перекрывается хрящом, который позже заменяется костью.
Некоторые остеобласты захватываются матриксом в виде остеоцитов и играют роль в регуляции оборота костного матрикса. Большинство длинных костей развиваются из миниатюрных хрящевых «моделей», которые по мере роста служат шаблонами для отложения кости за счет комбинированного действия остеобластов и остеокластов.Точно так же при восстановлении перелома кости у взрослых щель сначала перекрывается хрящом, который позже заменяется костью.
Сердечно-сосудистая система: обзор, анатомия и функции
Обзор
Сердце и сосуды сердечно-сосудистой системыЧто такое сердечно-сосудистая система?
Ваше сердце и многие кровеносные сосуды в вашем теле составляют вашу сердечно-сосудистую систему или систему кровообращения. Ваше сердце использует разветвленную и сложную сеть кровеносных сосудов для доставки кислорода и других необходимых веществ ко всему телу.Эта сеть также удаляет вещи, которые не нужны вашему телу, и доставляет их к органам, которые могут избавиться от отходов. Ваша кровь переносит кислород, питательные вещества и отходы через все ваше тело.
Ваша кровь переносит кислород, питательные вещества и отходы через все ваше тело.
Функция
Что делает сердечно-сосудистая система?
Функция сердечно-сосудистой системы заключается в обеспечении того, чтобы ваше тело получало кислород, питательные вещества и другие вещества, в которых оно нуждается, и избавлялось от того, что ему не нужно.
День и ночь, даже когда вы спите, ваше сердце гонит кровь по всему телу.Вот почему ваш лечащий врач может слышать ваше сердцебиение. Это звук вашего сердца, делающего свою работу. Ваше сердце циркулирует около 2000 галлонов крови каждый день.
Одни кровеносные сосуды (вены) приносят кровь к сердцу, а другие (артерии) отводят кровь от сердца. Ваши кровеносные сосуды также забирают отходы (например, углекислый газ) из ваших клеток.
Кровь всегда следует по одному и тому же маршруту через ваше сердце. Клапаны на пути следят за тем, чтобы кровь текла правильно.
Два важных циркуляционных процесса
Легочное кровообращение
Кровь без кислорода поступает в правую часть сердца и направляется в легкие, чтобы насытиться кислородом и избавиться от углекислого газа.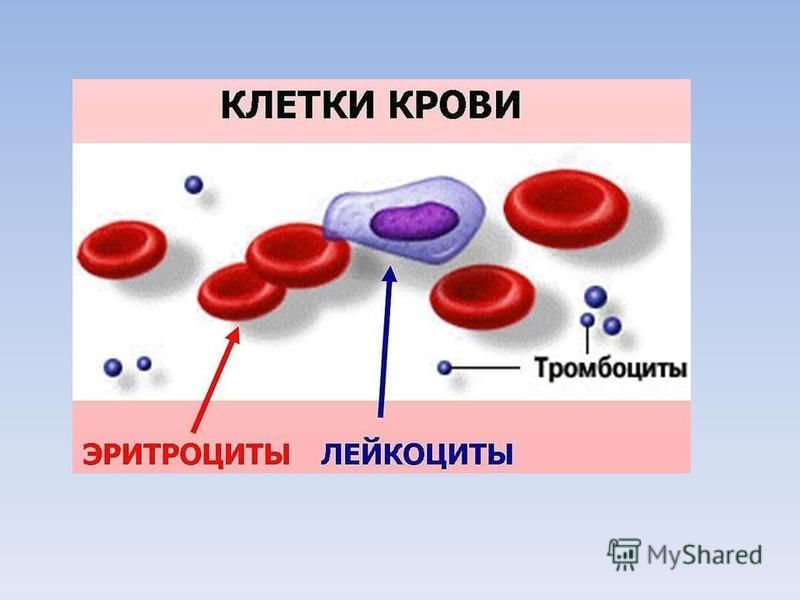 Затем насыщенная кислородом кровь возвращается через левую сторону сердца.
Затем насыщенная кислородом кровь возвращается через левую сторону сердца.
Большой круг кровообращения
Кровь, которая только что получила кислород из легких и вернулась через левую сторону вашего сердца, выталкивается к остальным клеткам вашего тела, чтобы они могли получать кислород и питательные вещества.Цикл начинается снова, когда кровь без кислорода поступает в правую часть сердца.
Как сердечно-сосудистая система помогает другим органам?
Сердечно-сосудистая система (ваше сердце и кровеносные сосуды) снабжает органы вашего тела кислородом и питательными веществами, чтобы ваши органы могли выполнять свою работу. Ваши кровеносные сосуды также переносят углекислый газ и другие отходы для утилизации.
Ваша сердечно-сосудистая система также помогает вашему телу:
- Получите то, что ему нужно во время тренировки, а также во время отдыха.
- Держите температуру на нормальном уровне.
Анатомия
Где расположена сердечно-сосудистая система?
Ваше сердце находится в середине груди. Он соединяется с вашими кровеносными сосудами. Они проникают повсюду в ваше тело, чтобы доставлять кислород и питательные вещества к каждой части вашего тела. Они также забирают отходы из всех клеток вашего тела.
Как выглядит строение сердечно-сосудистой системы?
Ваше сердце является очень важной частью вашей сердечно-сосудистой системы, потому что оно приводит в действие систему, которая приносит вашим клеткам то, что им нужно, и забирает то, что им не нужно.Ваше сердце соединяется с сетью кровеносных сосудов по всему телу.
Если вы когда-нибудь видели водопроводные или канализационные трубы под улицей, то знаете, что они очень большие. Эти трубы ведут к меньшим и меньшим трубам, по которым вода поступает в ваш дом, а сточные воды — из вашего дома. Подобно магистральным трубам под улицей, кровеносные сосуды, входящие и выходящие из вашего сердца, являются самыми большими в вашем теле. Они соединяются со все меньшими и меньшими кровеносными сосудами по мере того, как они удаляются от вашего сердца, чтобы доставлять кислород и удалять отходы по всему телу.Капилляры, мельчайшие кровеносные сосуды, переносят кислород, питательные вещества и отходы между кровеносными сосудами и клетками тканей.
Насколько велика сердечно-сосудистая система?
Ваше сердце размером с кулак. Кровеносные сосуды проходят по всему телу сверху вниз, поэтому их сеть такая же высокая и широкая, как и вы сами.
Сколько весит твое сердце?
Пол и общая масса тела, а также заболевания могут влиять на массу вашего сердца. Но, по оценкам, это примерно от 8 до 12 унций.
Из чего состоит сердечно-сосудистая система?
Кровеносные сосуды состоят из слоев соединительной ткани, мышечных и эластических волокон. Ваше сердце имеет мышцы и другие ткани. Кровь течет через его четыре полые камеры.
Условия и расстройства
Каковы общие состояния и расстройства, влияющие на сердечно-сосудистую систему?
Многие проблемы с компонентами сердечно-сосудистой системы связаны с замедлением или закупоркой кровеносных сосудов.Поскольку ваши кровеносные сосуды снабжают все ваше тело кислородом, закупорка любого из кровеносных сосудов затрудняет доставку этого кислорода.
Общие сердечно-сосудистые заболевания включают следующие проблемы с сердцем:
В кровеносных сосудах возникают другие сердечно-сосудистые заболевания, такие как:
- Аневризма.
- Инсульт.
- Атеросклероз (скопление бляшек в артериях).
- Сосудистые заболевания (заболевания сосудов).
Каковы некоторые общие признаки или симптомы заболеваний сердечно-сосудистой системы?
Признаки проблемы с сердцем включают:
К признакам инсульта относятся:
- Слабость в руке.
- Поникший в вашем лице.
- Трудная для понимания речь.
Какие общие анализы используются для проверки состояния сердечно-сосудистой системы?
Ваш поставщик медицинских услуг может использовать тесты, требующие использования машин, но они, вероятно, начнут с простого прослушивания вашего сердцебиения с помощью стетоскопа. К способам проверки здоровья органов сердечно-сосудистой системы относятся:
- Электрокардиограмма (ЭКГ).
- Анализы крови.
- Эхокардиограмма (с использованием звуковых волн для получения изображения сердца и клапанов).
- Стресс-тесты (тест на беговой дорожке, иногда с визуализацией).
- КТ сердца (с использованием рентгеновских лучей и компьютера для получения изображений поперечного сечения).
- Позитронно-эмиссионная томография (ПЭТ) (обнаружение введенного радиоактивного препарата, который легко поглощают больные клетки, и создание на его основе изображения).
- МРТ сердца (большой магнит и радиоволны создают изображения).
- Ангиограмма (катетеризация сердца).
Медицинские работники могут использовать ультразвук для проверки ваших кровеносных сосудов.
Какие существуют методы лечения сердечно-сосудистой системы?
Лечение сердечно-сосудистой системы может быть направлено на сердце, кровеносные сосуды или и то, и другое. Лечение заболеваний сердечно-сосудистой системы включает:
- Медицинские процедуры, такие как ангиопластика.
- Операция (например, фиксация сердечного клапана или установка кардиостимулятора).
- Лекарства.
- Изменение образа жизни.
уход
Что я могу сделать, чтобы улучшить работу сердечно-сосудистой системы?
Вы можете помочь сохранить свое сердце и кровеносные сосуды здоровыми несколькими способами, в том числе:
- Регулярные физические упражнения.
- Контроль высокого кровяного давления.
- Контроль высокого уровня холестерина.
- Отказ от курения и употребления табачных изделий.
- Употребление в пищу продуктов, полезных для сердца.
- Поддержание здорового веса.
- Поддержание нормального уровня сахара в крови.
Часто задаваемые вопросы
Почему важна сердечно-сосудистая система?
Ваше сердце и кровеносные сосуды, части сердечно-сосудистой системы, важны, потому что они доставляют кислород, питательные вещества и другие полезные вещества к каждой клетке вашего тела.Они также забирают углекислый газ и отходы. Это снабжение питательными веществами и удаление отходов является основной функцией сердечно-сосудистой системы.
Что такое система кровообращения и сердечно-сосудистая система?
Это разные имена для одной и той же системы.
Записка из клиники Кливленда
Сердечно-сосудистая система, состоящая из сердца и кровеносных сосудов, является важнейшей частью вашего тела. Когда ваша сердечно-сосудистая система работает правильно, клетки вашего тела постоянно получают кислород и питательные вещества из крови.Кровеносные сосуды также удаляют углекислый газ и другие отходы. У вас есть сила, чтобы сохранить ваше сердце и кровеносные сосуды сильными. Употребление здоровой пищи, физические упражнения, контроль артериального давления и уровня холестерина и отказ от курения полезны для сердечно-сосудистой системы. Попросите своего врача помочь вам оздоровить сердце.
.
 или ряды ячеек.Вы можете подумать, что это усложнит задачу
идентифицировать. Но если вы понимаете, что отсутствие шаблона — это одно
отличительных признаков
или ряды ячеек.Вы можете подумать, что это усложнит задачу
идентифицировать. Но если вы понимаете, что отсутствие шаблона — это одно
отличительных признаков 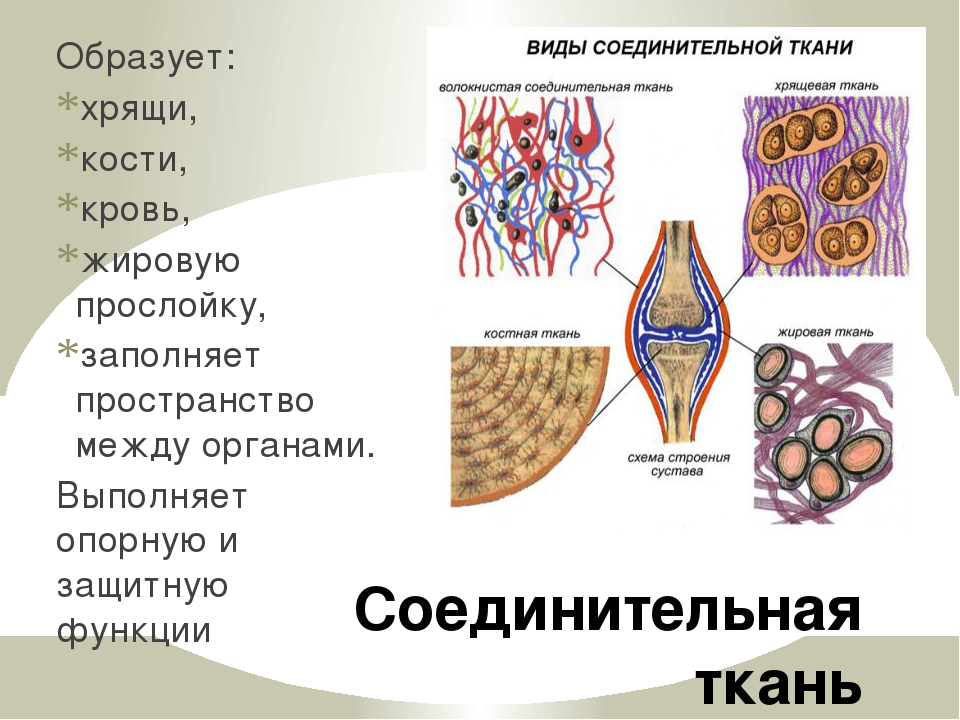 Примечание
что они не все расположены в одном направлении.Принадлежащий
три типа волокон в ареолярной соединительной ткани, только коллаген
видно на этом изображении. Два других типа волокон, эластичные
и ретикулярные, на этом изображении не видны, хотя они
здесь.
Примечание
что они не все расположены в одном направлении.Принадлежащий
три типа волокон в ареолярной соединительной ткани, только коллаген
видно на этом изображении. Два других типа волокон, эластичные
и ретикулярные, на этом изображении не видны, хотя они
здесь.